Как обычно, полезно визуализировать обсуждаемый вопрос с помощью каузальной диаграммы. Фишер считал, что ген курильщика (тогда еще совершенно гипотетический) является осложнителем по отношению к курению и раку (рис. 62). Но в качестве осложнителя он и близко не объясняет чрезвычайно сильное воздействие курения на риск рака легких. Это, по сути своей, тот самый аргумент, который в 1959 году Джером Корнфилд привел в своей статье, ставшей решающей в споре вокруг гипотезы генетической предрасположенности.
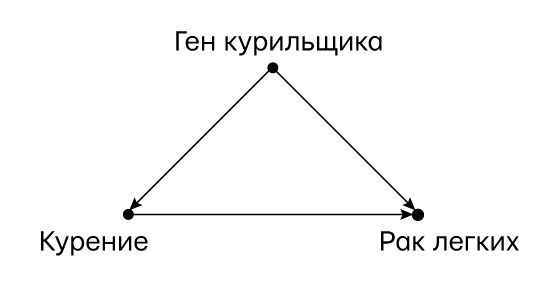
Рис. 62. Каузальная диаграмма для примера с геном курильщика
Мы сможем легко перерисовать эту каузальную диаграмму так, как показано на рис. 63. В этом случае мы видим, что курение как привычка оказывается опосредующей переменной между геном курильщика и раком легких. Это маленькое изменение точки зрения ставит наш научный спор полностью с ног на голову. Вместо того чтобы спрашивать, вызывает ли курение рак (теперь мы знаем ответ на этот вопрос), мы задаемся вопросом, как работает неблагоприятная версия гена. Заставляет ли она ее обладателей курить чаще и вдыхать глубже? Или же она каким-то образом делает клетки легких более уязвимыми по отношению к раку? Что сильнее, непрямое воздействие или прямое?
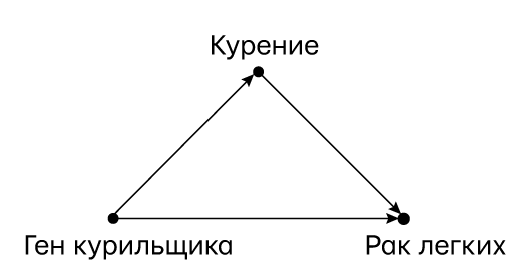
Рис. 63. Каузальная диаграмма для примера с геном курильщика после перегруппировки
От ответа зависит решение проблемы. Если основное воздействие прямое, тогда людей с более опасным вариантом гена следует чаще тестировать на рак легких. Однако, если воздействие в основном непрямое, все упирается в курение. В этом случае мы должны рассказывать таким пациентам о том, что они в группе риска и им важно даже не начинать курить. Если они уже курят, нужно вмешиваться более активно, возможно, предлагая никотинзамещающую терапию.
Тайлер Ван дер Виль, эпидемиолог из Гарвардского университета, прочитал первое сообщение о гене курильщика в журнале «Нэйча» и связался с группой исследователей в Гарварде, возглавляемой Дэвидом Кристиани. С 1992 года Кристиани просил своих пациентов с раком легких, а также их друзей и родственников заполнять опросники и сдавать образцы ДНК в помощь программе исследования. К середине 2000-х годов он собрал данные о 1 800 пациентах с раком легких, а также о 1 400 лицах, не больных раком, в качестве контрольной группы. Когда Ван дер Виль позвонил, образцы ДНК еще лежали в холодильнике. Результаты его анализа на первый взгляд обескураживали. Он обнаружил, что риск рака легкого за счет непрямого воздействия увеличивался всего лишь на величину от 1 до 3 %. Люди с более опасным вариантом гена курили в среднем только на одну сигарету в день больше, что было недостаточно для клинической значимости. Тем не менее их организм реагировал на курение иначе. Воздействие гена курильщика на развитие рака легких было большим и значимым, но только для тех, кто курил. Из этого вытекает интересное предположение относительно подачи результатов. В этом случае контролируемое прямое воздействие КПВ (0) будет, в общем-то, равно нулю: если вы не курите, ген вам не вредит. Однако, если мы придадим опосредующей переменной значение, равное одной или двум пачкам в день, что я обозначу как КПВ (1) или КПВ (2), воздействие гена окажется сильным. Натуральное прямое воздействие усредняет эти контролируемые воздействия. НПВ оказывается положительным, и именно в таком виде оно и было представлено в отчете Ван дер Виля.
Этот пример — классический образец взаимодействия переменных из учебника. В итоге анализ Ван дер Виля доказывает про ген курильщика три важных момента. Во-первых, он лишь незначительно увеличивает потребление сигарет. Во-вторых, он не вызывает рак легких каким-нибудь независимым от курения путем. В-третьих, для тех, кто курит, он значительно увеличивает риск рака легких. Все упирается во взаимодействие гена курильщика и поведения его обладателя.
Как всегда в случае любого нового результата, требуются дополнительные исследования. Биерут указывает на одну проблему с анализом Ван дер Виля и Кристиани: в нем был только один параметр, по которому оценивалось поведение курящих — число выкуренных сигарет в день. Тем не менее вполне может оказаться, что люди с опасным вариантом гена вдыхают дым глубже, чтобы получить бóльшую дозу никотина за одну затяжку. В гарвардском исследовании просто не было данных для проверки этой гипотезы.
Даже несмотря на то, что некоторая неопределенность остается, исследование гена курильщика дает нам представление о том, как может быть устроена персонализированная медицина в будущем. Совершенно ясно, что в этом случае важно, как взаимодействуют генетика и поведение конкретного человека. Мы все еще не знаем, меняет ли ген поведение человека, как предполагает Биерут, или просто взаимодействует с тем поведением, которое возникло бы независимо от него (как следует из анализа Ван дер Виля). Тем не менее, зная генетический статус людей, мы в состоянии обеспечить людей более точной информацией о тех рисках, которые им угрожают. В будущем каузальные модели, способные выявлять взаимодействия между генами и поведением, либо генами и средой обитания, обязательно станут полезными инструментами эпидемиолога.
Жгуты: скрытая обманчивость
В первый же день службы, прибыв в госпиталь в Багдаде, Джон Крэг, военный хирург, столкнулся с новыми реалиями медицины в условиях военных действий. Рассматривая доску с записями состояний больных в этот день, он заметил дежурной медсестре: «Как интересно — в эту смену применялось наложение жгута».
«Ничего особенного, — ответила медсестра, — у нас каждую смену накладывают».
В самые первые минуты на новой службе Крэг обнаружил огромные изменения, происшедшие в практике лечения ранений в войнах в Афганистане и в Ираке. Хотя их многие столетия использовали как на поле боя, так и на операционном столе, отношение к применению жгутов всегда оставалось противоречивым. Жгут, наложенный на слишком долгое время, приводил к потере конечности. Кроме того, жгуты по необходимости часто изготовлялись из того, что имелось под рукой, поэтому неудивительно, что их эффективность лучше всего описывалась фразой «Авось поможет». После Второй мировой войны жгуты стали считать крайним средством и их наложения официально рекомендовали избегать.
Войны в Ираке и Афганистане радикально поменяли такую политику применения. Это объяснялось двумя моментами: большее количество серьезных травм требовало применения жгутов, и к тому же стали доступны жгуты более удобных конструкций. В 2005 году главный хирург армии США рекомендовал, чтобы каждый солдат был экипирован медицинским жгутом. К 2006 году, как обнаружил Крэг, в госпитали каждый день доставляли солдат со жгутами, наложенными на ноги или руки, — беспрецедентная ситуация в истории медицины.
С 2002 по 2012 год, по оценкам Крэга, жгуты спасли жизни более чем 2 тысячам военных. Солдаты на фронтах это заметили. Как писал хирург армии США Дэвид Веллинг, «боевые подразделения выходят на опасные миссии со жгутами на конечностях наготове, потому что хотят вовремя остановить опасное кровотечение, если взорвется мина или самодельное взрывное устройство».




