Учитывая, что фармакотерапия ОП и остеопении, как правило, добавляется к терапии ССЗ, ХОБЛ и другим препаратам для коррекции соматической патологии необходимо принимать меры к повышению компланса с пациентом (назначение меньшего количества лекарств, лекарств с «редким» приемом, удобные лекарственные формы и т. д.). В этой связи рекомендуется назначение комбинированных препаратов кальция и витамина D (кальцемин, витрум кальций+витамин D3, кальций D3 никомед форте, витрум остеомаг и т. д.).
Отсутствие возможности повсеместного выполнения денситометрии диктует необходимость обязательного выполнения следующих тактических приемов (табл. 18).
Таблица 18
Тактика ведения пациента при подозрении на остеопороз
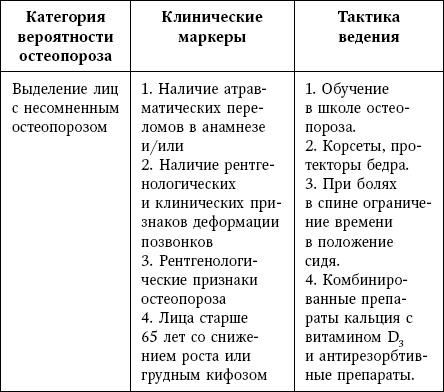


При подтвержденном ОП: при костной денситометрии Т-критерий (показатель, демонстрирующий отклонение МПК от нормы при пике костной массы) менее (-2,5) стандартных отклонений; наличие атравматических переломов, компрессионных переломов позвонков, даже при более высоких значениях Т-критерия; у пациентов, принимающих стероиды, при значении Т-критерия менее (-1,5) стандартного отклонения – необходимо назначение антирезорбтивных препаратов.
Препаратами первой линии для лечения ОП на сегодняшний день являются бисфосфонаты (уровень доказательности А), поскольку в проведенных РКИ препараты этой группы, в большей степени, чем другие группы антирезорбтивных средств, предотвращали новые и повторные переломы.
Практический врач имеет выбор между тремя основными препаратами группы бисфосфонатов: алендронат (фосамакс), ибандронат (бонвива), золендронат (акласта). Данные лекарственные средства отличаются преимущественно антирезорбтивным потенциалом, что отражается на частоте их назначения. Так, алендронат в дозе 70 мг предназначен для назначения – 1 раз в неделю, ибандронат в дозе 150 мг – 1 раз в месяц, золендронат 5 мг – 1 раз в год. Следует упомянуть, что контролируемые исследования для алендроната проведены у разных групп пациентов, при разных формах ОП, тогда как для ибандроната и золендроната – лишь для лечения постменопаузального ОП (у акласты для старшей возрастной группы).
«Редкий» прием бисфосфонатов, бесспорно, повышает компланс пациентов.
В планировании фармакотерапии ОП очень выгодным у пациентов с болевым синдромом в спине, особенно при острых компрессионных переломах позвонков, является выраженный обезболивающий эффект кальцитонина. В данных случаях можно говорить о преимуществе назначения в первой линии терапии именно кальцитонина. Отметим, что Кальцитонин входит в список льготных лекарственных средств.
Полусинтетический кальцитонин лососевых рыб имеет хорошую доказательную базу при многих формах ОП. В ряде исследований, включающих оценку «качества» костной ткани, кальцитонин продемонстрировал значительное улучшение данного параметра, что делает возможным предположение о влияние кальцитонина не только на процесс резорбции костной ткани.
В РКИ переносимость кальцитонина в виде назального спрея сопоставима с плацебо, т. е. при применении данного препарата редко наблюдаются побочные эффекты. Тогда как при применении бисфосфонатов (результаты РКИ BONE и FIT) побочные эффекты в виде эзофагитов и пр. отмечались в 20–40 % случаев, требующих отмены препаратов.
К тому же бисфосфонаты – лекарственные средства, выведение которых практически полностью осуществляется через почки, что ограничивает их прием у пациентов с почечной недостаточностью (тяжелые нарушения функций почек).
Таким образом, при непереносимости бисфосфонатов ХПН со значительным нарушением функций почек предпочтение также следует отдавать кальцитонину.
Высокую эффективность в предотвращении новых и повторных переломов в исследованиях SOTI и TROPOS при постменопаузальном ОП продемонстрировал стронция ренелат. Его назначение также выгодно с экономической точки зрения. В последних РКИ продемонстрировано многоплановое воздействие стронция на костное ремоделирование, включающее потенциал, стимулирующий костеобразование.
При наличии симптомов патологического течения менопаузы (вазомоторные, повышение АД и т. д.) необходимо обсудить вопрос заместительной гормональной терапии. Следует помнить, что решение о назначении препаратов ЗГТ может принять только гинекологи после соответствующего обследования.
У мужчин с клиническими симптомами андропаузы (в первую очередь, эректильная дисфункция и т. д.) большим потенциалом в лечении остеопороза обладает комбинированная терапия антирезорбтивными препаратами и препаратами тестостерона. Наиболее удобным сегодня является тестостерон ундеканоат (Небидо) с хорошей доказательной базой, в том числе в отношении предотвращения потери МПК, инъекции которого осуществляются лишь 1 раз в 3 месяца. Для назначения препаратов тестостерона необходимы консультация уролога и исследование простатспецифического антигена (PSA) для исключения пациентов с риском рака простаты. Возрастом для наиболее безопасного назначения препаратов тестостерона сегодня является возраст 55 лет.
Современная роль фторидов в фармакотерапии ОП достаточно скромная. Препараты данной группы не могут использоваться в качестве первой линии терапии и монотерапии. Их назначение целесообразно при недостаточной эффективности антирезорбтивных препаратов.
Мониторинг терапии остеопороза в первую очередь ориентирован на случаи новых и повторных переломов.
Однако для предварительных оценок целесообразно использовать показатели денситометрии и маркеров костного ремоделирования.
Костная денситометрия проводится 1 раз в год. Это достаточно инертный метод исследования.
Динамика течения остеопороза (имеет значение как для принятия решений о дальнейшей терапии, так и для заключений при направлении на экспертизу нетрудоспособности) может быть следующей: положительная динамика – устанавливается при повышении МПК более чем 2–3 % за год при отсутствии новых переломов; стабильная – при отсутствии новых переломов костей, но не выявляется повышение МПК или ее снижение; прогрессирование определяется при возникновении новых переломов за период лечения и/или при снижении МПК более чем на 3 % за год (оценка по процентному значению Т-критерия).
При оценке маркеров костного ремоделирования необходимо снижение значений маркеров резорбции (Cross Laps и т. д.), прирост маркеров новообразования (костная фракция щелочной фосфатазы, остеокальцин и т. д.).





