– отсутствие оптимального двигательного режима – гиподинамия – приводит к снижению кровотока в окружающих МПД мышцах (и, следовательно, к нарушениям трофики МПД); избыточные же физические нагрузки (особенно связанные с чрезмерным вертикальным, осевым воздействием на позвоночник) также способствуют сдавлению, дегидратации и дегенерации диска. К этой же группе относится профессиональная деятельность с длительным вынужденным положением тела (хирурги, стоматологи, бухгалтеры и т. п.): вынужденное положение тела в течение нескольких часов приводит к нефизиологичной компрессии отдельных структур позвоночного столба и нарушению их трофики;
– генетическая предрасположенность: особенности строения связочного аппарата (в рамках соединительнотканной дисплазии) – при чрезмерной растяжимости задней продольной связки и других связочных структур позвоночника создаются дополнительные условия для формирования «слабых анатомических мест» с последующим грыжеобразованием;
– избыточный вес и ожирение, создающие постоянное увеличение осевой нагрузки на позвоночник;
– травмы позвоночника; – различные сопутствующие изменения и деформации опорно-двигательного аппарата: плоскостопие, нарушения осанки, сколиозы;
– нарушения обмена веществ (сахарный диабет и ряд других эндокринных заболеваний);
– дефицит микроэлементов, витаминов и белков.
Далеко не все причины, перечисленные выше, встречаются у всех больных остеохондрозом; к развитию заболевания приводят разнообразные сочетания этиологических факторов. Таким образом, остеохондроз позвоночника следует называть мультифакторным заболеванием.
Остеохондроз позвоночника широко распространён в популяции: в возрасте до 20 лет синдромы остеохондроза выявляются у 5,7 % населения, 21–30 лет – у 17 %, 31–40 лет – у 48 %, 41–50 лет – у 71 %, 51–60 лет – у 74 %. У лиц старше 60 лет частота различных синдромов остеохондроза достигает уже 80 % [Попелянский, 2011].
Согласно приведённому выше определению, процесс остеохондроза начинается в межпозвонковом диске: в силу различных факторов МПД утрачивает свои исходные свойства, снижается его насыщенность водой, упругость и эластичность. Пульпозное ядро высыхает, может распадаться на отдельные фрагменты; фиброзное кольцо также теряет свою исходную структуру, истончается и трескается. Пульпозное ядро проникает в дефекты диска, что способствует дальнейшим его разрывам, выпячиванию и выбуханию МПД за пределы тел позвонков.
Межпозвонковый диск сверху и снизу ограничен гиалиновой пластинкой, которая фиксирует его, сращиваясь с надкостницей позвонков; кроме того, спереди и сзади МПД ограничен передней и задней продольной связками. При смещении пульпозного ядра происходит «выдавливание» фиброзного кольца и связочного аппарата; если происходит выбухание МПД без разрыва фиброзного кольца и связок, это обычно называется протрузией.
Следующая за протрузией стадия – разрыв фиброзного кольца, продольных связок позвоночного столба и выпадение пульпозного ядра за пределы тел позвонков, в этом случае принято говорить о грыже межпозвонкового диска. В случае прорыва передней продольной связки и выхода МПД вперёд грыжа будет называться передней. Если грыжевое выпячивание направлено назад (при этом происходит разрыв задней продольной связки и выпячивание пульпозного ядра в просвет позвоночного канала), то такая грыжа называется задней (рис. 55).
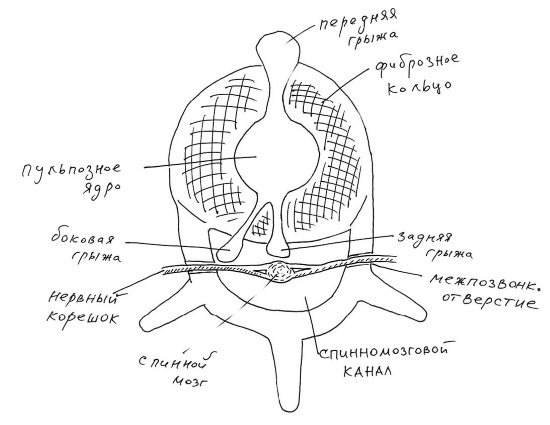
Рис. 55 (рисунок автора)
Поскольку задняя грыжа направлена в просвет спинномозгового канала, она может воздействовать на оболочки спинного мозга; если же грыжа направлена вбок – боковая грыжа, – то в этих случаях часто наблюдается проникновение грыжи в межпозвонковое отверстие и компрессия нервного корешка. В тех случаях, когда грыжевое выпячивание направлено одновременно и назад, и вбок, говорят о задне-боковой грыже.
Наиболее яркая симптоматика остеохондроза обычно обусловлена задними и заднебоковыми грыжами, которые компремируют нервный корешок, что в свою очередь приводит к возникновению корешковых синдромов: сдавление чувствительных и двигательных волокон спинномозгового нерва приводит к нарушениям чувствительных и двигательных функций. Двигательные волокна расположены по периферии нерва, поэтому сдавливаются в первую очередь, что может приводить к возникновению по ходу нервных стволов болей, онемений, чувства «затекания», мурашек и других ненормальных ощущений. Двигательные волокна расположены в глубине спинномозгового нерва, и потому страдают не сразу и при более грубых воздействиях на нервный ствол; в этих случаях может иметь место слабость иннервируемых мышц, вплоть до утраты способности к движению, а также атрофии, истончения и уменьшения мышцы в объёме.
Если часть пульпозного ядра отрывается от основной его массы и уходит в просвет спинномозгового канала, такая грыжа называется секвестрированной («секвестр» – отдельный фрагмент, рис. 56). Секвестрированная грыжа уже не может вернуться в межпозвонковое пространство, способна смещаться вдоль спинного мозга, оказывать длительное, стойкое давление на нервные корешки и гораздо хуже поддаётся методам йогатерапии.
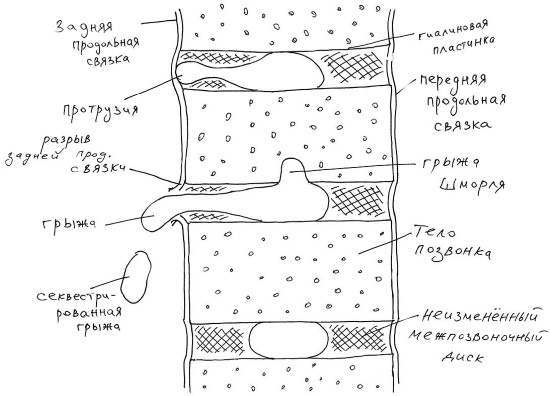
Рис. 56 (рисунок автора)
Ещё один вид грыжи межпозвонкового диска описал Г. Шморль (G. Schmorl), и потому данный вариант называется грыжей Шморля – в этом случае часть пульпозного ядра проникает в костную ткань тела позвонка, образуя в ней дефекты и углубления. Грыжи Шморля зачастую считаются диагностическими находками, не проявляющимися клинически [Епифанов, Епифанов, 2008б], однако, по мнению Я. Ю. Попелянского, «нередко проникновение грыжи Шморля в тело позвонка может сопровождаться болью»; последнее утверждение находит подтверждения в клинической практике.
Вследствие описанных выше процессов на уровне межпозвонкового диска начинаются вторичные изменения в структуре и функциях костно-связочного аппарата позвоночника.
При перемещении пульпозного ядра за пределы тел позвонков высота МПД снижается, и как следствие – смещаются навстречу друг другу суставные отростки позвонков, меняется конфигурация межпозвонковых суставов, увеличивается осевая нагрузка на них, развивается хроническая микротравматизация хрящевых поверхностей. Суставные поверхности, чаще в нижележащем позвонке, становятся неровными, уменьшается их конгруэнтность, меняется внутрисуставное давление, могут образовываться внутрисуставные хрящевые тела [Продан и др., 1992]. Одновременно происходит «разбалтывание» капсулы сустава, что способствует смещению позвонков относительно друг друга в горизонтальной плоскости (спондилолистез). Описанные изменения на уровне суставов именуются спондилоартрозом.
В силу изменения трофики и метаболизма в ткани суставных отростков начинается образование краевых костных разрастаний (остеофитов), которые направлены во все стороны, включая зону межпозвонкового отверстия.




