NB! Оценивать «качество» спермы и ее способности к оплодотворению по отдельно взятым параметрам некорректно, необходимо учитывать одновременно все показатели. Рекомендованные ВОЗ показатели нормы для фертильной спермы не являются минимально необходимыми для зачатия, т. е. мужчина с даже более низкими показателями вполне способен к оплодотворению партнерши.
NB! В случае уточнения диагноза мужского бесплодия при получении результатов спермограммы, отличных от нормы, необходимо через 1–2 недели пересдать анализ и уже на основании вновь полученных результатов искать причины возникшего неблагополучия.
Правила сбора материала
1. Анализ спермы сдается после не менее чем 48-часового и не более 7-дневного полового воздержания (оптимально – 4 дня). Необходимо добавить – от всех видов сексуальной активности!
2. В период воздержания при подготовке к анализу нельзя принимать алкоголь, лекарственные препараты, посещать баню или сауну, подвергаться воздействию УВЧ и интенсивных магнитных полей. При повторном исследовании желательно выдерживать одинаковые периоды воздержания для снижения колебаний полученного результата.
3. Эякулят получают путем мастурбации. Собирают в специальный стерильный контейнер, который обычно выдается в лаборатории. На контейнере необходимо указать фамилию, дату и точное время получения эякулята.
4. Использовать презерватив для сбора спермы запрещено: латекс и вещества, используемые для смазки презервативов, могут влиять на степень подвижности сперматозоидов и другие их характеристики.
5. Во время транспортировки в лабораторию сперму сохранять при температуре от 20 до 40 0С, но лучше сбор материала осуществить непосредственно в лаборатории (большинство специализированных лабораторий предоставляют условия для этого).
6. Если мастурбация была успешной, но эякулят не получен, необходимо сразу помочиться и доставить на анализ всю полученную мочу.
Показания к назначению анализа:
• бесплодный брак (выявление мужского фактора);
• бесплодие у мужчин (простатит, варикоцеле, инфекции, травмы, гормональные нарушения);
• подготовка к использованию вспомогательных репродуктивных технологий (ЭКО, ИКСИ
[24]
).
Спермограмма включает: физические параметры (объем, цвет, рН, вязкость, скорость разжижения), количественные характеристики (количество сперматозоидов в 1 мл и во всем эякуляте, подвижность), а также их морфологию (содержание нормальных форм, с патологией), наличие агглютинации и клеток сперматогенеза и другие показатели.
Нормальные значения спермограммы
[25]
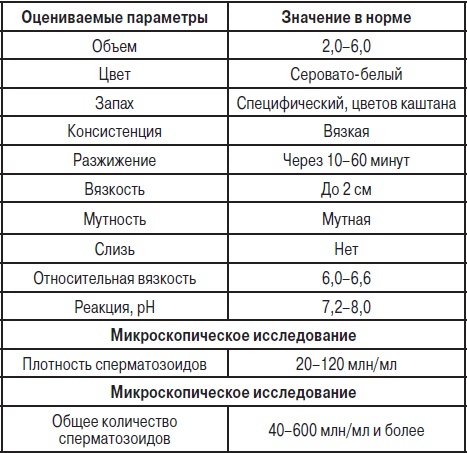
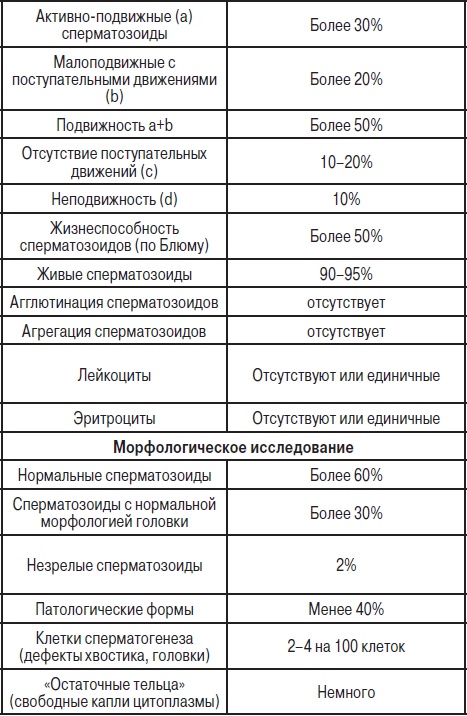
Интерпретация результатов
Азооспермия – в эякуляте отсутствуют сперматозоиды, однако присутствуют клетки сперматогенеза и секрет простаты.
Аспермия – отсутствие в эякуляте сперматозоидов и клеток сперматогенеза.
Астенозооспермия – снижение подвижности сперматозоидов (количество подвижных форм менее 25 %, количество малоподвижных и подвижных форм – менее 50 %).
Гемоспермия – наличие эритроцитов в сперме.
Лейкоцитоспермия – число лейкоцитов в эякуляте превышает 1 млн/мл.
Нормоспермия—нормальная сперма.
Олигозооспермия – снижение количества сперматозоидов в эякуляте – менее 20 млн в 1 мл.
Олигоспермия – снижение объема эякулята – менее 2 мл.
Пиоспермия—наличие гноя в сперме.
Полиспермия – повышенное количество сперматозоидов в эякуляте или его большой объем (более 8-10 мл).
Тератозооспермия (тератоспермия) – наличие в эякуляте более 50 % аномальных форм спермиев.
Характеристика движения сперматозоидов (по классификации ВОЗ, 1992 г.)
A – быстрое прогрессивное движение;
B – медленное линейное и нелинейное прогрессивное движение;
C – колебательное или движение на месте;
D – сперматозоиды неподвижны.
Характеристика движения сперматозоидов (по классификации Американской урологической ассоциации (AUA), 1997 г.)
0 – отсутствие движения;
1 – вялое движение на месте;
2 – медленное извилистое движение;
3 – умеренное прогрессивное движение;
4 – выраженное прогрессивное
движение.
Причины патологических изменений в спермограмме
• варикоцеле;
• вредное воздействие соединений свинца, ртути, рентгеновского и другого излучения;
• генетические (врожденные) заболевания;
• гормональные нарушения (необходимо определять уровень ФСГ, ЛГ, тестостерона, пролактина – см. раздел 5. «Исследование гормонов»);
• нарушение проходимости семявыносящих протоков;
• токсическое воздействие (алкоголь, лекарственные средства, наркотики);
• хронические воспалительные заболевания половых органов.
Глава 6
ДНК-диатостика ПЦР-анализ
ДНК-диагностика – это один из наиболее современных высокотехнологичных методов исследования, который широко применяется в диагностике инфекционных заболеваний, позволяя обнаруживать даже единичные микроорганизмы в организме человека. В современной клинической практике ДНК-диагностика объединяет несколько методов исследования, самым распространенным из которых является метод ПЦР (полимеразной цепной реакции).
Первоначально сам принцип метода полимеразной цепной реакции (ПЦР) был разработан Кэрри Мюллисом в 1983 г. Открытие полимеразной цепной реакции стало одним из наиболее выдающихся событий в области молекулярной биологии в последней четверти XX века, и за разработку ПЦР-анализа Кэрри Мюллис уже в 1993 г. был удостоен Нобелевской премии в области химии.




