• Вследствие повышения внутричерепного давления – тупая, постоянная, охватывающая лоб и виски.
• Вследствие воспаления – как правило, болят шея, голова и мышцы.
• Сосудистая – боль острая, может сопровождаться обмороком и потерей сознания.
• Рефлекторная (фантомная) – воспроизводится из памяти человека вследствие давно перенесенных травм.
• Вследствие недостаточного питания головного мозга (сосудисто-ишемическая) – приступы боли очень разнообразны по частоте, интенсивности, локализации, длительности, со временем ухудшаются память, внимание, самоконтроль.
• Вследствие сдавления нервных окончаний (нейро-ишемическая) – боли сопровождаются тошнотой, рвотой, головокружением и признаками поражения того или иного отдела головного мозга.
Сигналы опасности при головной боли, появление которых требует немедленного врачебного осмотра и квалифицированного лечения:
• появление головной боли впервые в возрасте старше 50 лет;
• пробуждение по ночам из-за головной боли;
• внезапное возникновение сильной головной боли;
• усиление головной боли с течением времени;
• усиление головной боли при кашле, физическом напряжении, натуживании;
• ощущение «прилива» к голове;
• головокружение, тошнота, рвота, икота по утрам.
Сравнительная характеристика наиболее часто встречаемых заболеваний, при которых головные боли являются ведущим симптомом, представлена в табл. 1.7.
Таблица 1.7. Головные боли
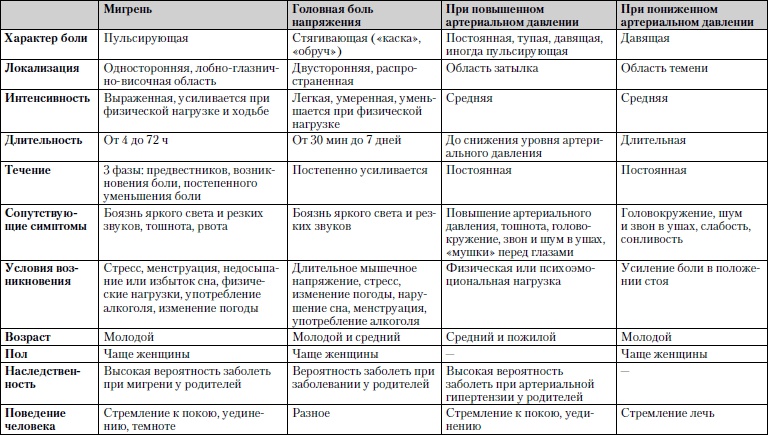
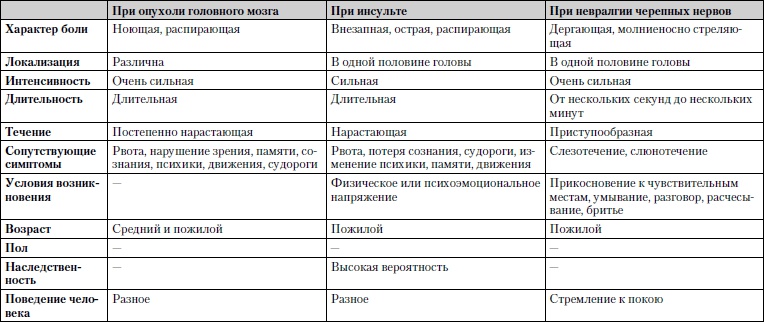
Обследование. Обязательно измерение артериального давления, лучше на высоте приступа, консультация невропатолога, окулиста, ЛОРа, выполнение ЭЭГ (электроэнцефалограммы) и рентгенографии черепа. При необходимости – ангиография, компьютерная томография.
Лечение. При головных болях возможны следующие лечебные мероприятия:
• холодные компрессы на болезненную область;
• симптоматическая терапия – использование обезболивающих препаратов (аспирин, парацетамол, ибупрофен или комбинированные препараты – баралгин, темпалгин, иралгезик, бенальгин, максиган, спазмалгон и др.);
• лечение травами (розмарин, пиретрум девичий);
• уменьшение стрессовой нагрузки, полноценный отдых и сон, прогулки на свежем воздухе;
• мануальная терапия – точечный массаж, классический массаж;
• иглорефлексотерапия.
Однако лечение, направленное непосредственно на причину головной боли, врач может назначить только после обследования.
Запор
Под запором подразумевается длительная задержка опорожнения кишечника (более 48 ч) или затрудненное, систематически редкое и недостаточное опорожнение кишечника.
Запор проявляется следующими симптомами:
• затруднением акта дефекации;
• малым количеством стула (менее 100 г в сутки);
• повышенной твердостью фекалий;
• чувством неполного опорожнения кишечника.
Факторами, способствующими возникновению запора, являются:
• характер питания (сухоядение, недостаточное количество клетчатки в рационе);
• образ жизни (пониженная двигательная активность);
• привычки (невозможность совершить акт дефекации в непривычном месте);
• кишечная инфекция;
• отравления;
• действие химических веществ;
• аллергия;
• травмы живота;
• изменения центральной нервной системы.
Выделяют острые (имеют временный характер и исчезают после устранения причин, вызвавших запор) и хронические запоры.
В зависимости от причины различают следующие виды запоров.
• Запор, возникающий вследствие погрешностей в диете (алиментарный). Встречается наиболее часто. Развивается при употреблении пищи, обедненной клетчаткой, солями кальция, витаминами, а также при нарушении режима питания, сухоядении и недостаточном употреблении жидкости. Неумеренное употребление черного кофе, крепкого чая, какао, крепких вин и шоколада способствует возникновению запора этого вида.
• Неврогенный запор. Встречается также очень часто. Начинается обычно еще в детстве, когда в школе ребенок подавляет позывы дефекации, стесняясь выйти из класса во время урока. Впоследствии многие люди вообще не могут опорожнить кишечник где-либо, кроме как дома. Однако в такой ситуации плохие жилищные условия и утренняя спешка иногда вынуждают временно воздержаться от этой естеств енной потребности. Стул у таких людей твердый, имеет форму круглых шариков небольшого размера, напоминает овечий.
• Рефлекторный запор. Сопровождает заболевания органов пищеварения (гастрит, язвенная болезнь, холецистит, аппендицит) и мочеполовой сферы (пиелонефрит, болезни малого таза у женщин). Запоры появляются и усиливаются в период обострения заболевания. В стадии стабилизации заболевания (ремиссии) происходит нормализация стула.
• Запор, возникающий при малоподвижном образе жизни (гиподинамический). Наиболее часто встречается у людей, длительно соблюдающих постельный режим, истощенных, ослабленных и престарелых людей, у женщин, рожавших много раз.
• Воспалительный запор. Возникает вследствие воспалительных заболеваний кишечника. Сопр овождается примесью слизи, гноя и крови в кале, болями от газовых колик, повышением температуры тела, вздутием живота, слабостью.
• Токсический запор. Возникает при хроническом отравлении соединениями свинца, мышьяка, ртути, фосфора, бензола, никотином у курильщиков.
• Медикаментозный запор. Развивается при употреблении морфина, кодеина, транквилизаторов, успокоительных препаратов, средств, понижающих кислотность желудочного сока (антацидов), препаратов железа и кальция, злоупотреблении слабительными средствами.
• Эндокринный запор. Является симптомом заболевания эндокринной системы (сахарного диабета, понижения функции щитовидной железы, нарушения функции яичников, климакса) или возникает при беременности.
• Связанные с нарушением строения толстой кишки.
• Механические (закупорка просвета кишки злокачественной опухолью, сужение толстой кишки, патологические изменения заднего прохода).

