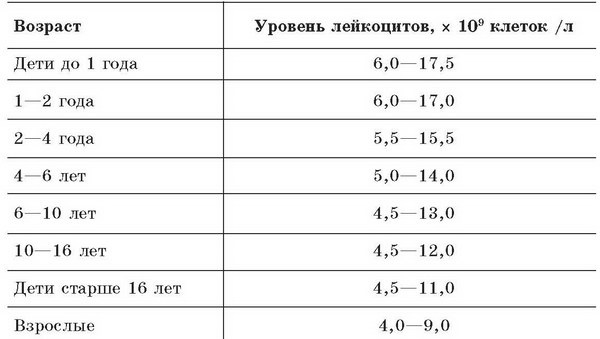
Нормальные значения лейкоцитов в крови
Так как уровень лейкоцитов – простой и наглядный показатель состояния организма, то остановимся на его интерпретации немного подробнее.
Повышение уровня лейкоцитов (лейкоцитоз) свидетельствует о протекании в организме острых инфекций, особенно если возбудителями являются кокки (стафилококк, стрептококк, пневмококк, гонококк), но не стоит забывать о том, что целый ряд острых инфекций (тиф, паратиф, сальмонеллез и др.) может в отдельных случаях привести к лейкопении (снижению числа лейкоцитов).
Лейкоцитоз будет зафиксирован при различных воспалительных состояниях, при травмах и ожогах, при ревматической атаке или интоксикации, в том числе эндогенной (диабетический ацидоз, эклампсия, уремия, подагра).
Уровень лейкоцитов повышен при злокачественных новообразованиях, острых кровотечениях (особенно если кровотечение внутреннее: в брюшную полость, плевральное пространство, сустав, в непосредственной близости от твердой мозговой оболочки), при оперативных вмешательствах, при инфаркте внутренних органов (миокарда, легких, почек, селезенки) и многих других состояниях.
Физиологический лейкоцитоз отмечается при воздействии физиологических факторов (боль, холодная или горячая ванна, физическая нагрузка, эмоциональное напряжение, воздействие солнечного света); при менструациях, в период родов.
Понижение уровня (лейкопения) вызывают:
• некоторые вирусные и бактериальные инфекции (грипп, брюшной тиф, туляремия, корь, малярия, краснуха, эпидемический паротит, инфекционный мононуклеоз, милиарный туберкулез, СПИД);
• сепсис;
• гипо– и аплазия костного мозга;
• повреждение костного мозга химическими средствами, в том числе лекарствами;
• воздействие ионизирующего излучения;
• острые лейкозы;
• миелофиброз;
• миелодиспластические синдромы;
• плазмоцитома;
• метастазы новообразований в костный мозг;
• болезнь Аддисона – Бирмера;
• анафилактический шок;
• системная красная волчанка, ревматоидный артрит и другие коллагенозы;
• прием некоторых лекарственных препаратов: сульфаниламидов, анальгетиков, левомицетина, нестероидных противовоспалительных средств, тиреостатиков, цитостатиков и других.
Лейкоцитарная формула
Лейкоцитарная формула (лейкограмма) – это процентное соотношение различных видов лейкоцитов (как мы помним, их пять видов). Кроме того, лейкоциты различаются по степени зрелости. Большая часть клеток-предшественников зрелых форм лейкоцитов (юные, миелоциты, промиелоциты, бластные формы клеток), а также плазматические клетки, молодые ядерные клетки эритроидного ряда и другие в периферической крови появляются только в случае патологии.
Различные виды лейкоцитов выполняют разные функции, поэтому определение соотношения разных видов лейкоцитов, содержания молодых форм, выявление патологических клеточных форм, описание характерных изменений морфологии клеток, отражающих изменение их функциональной активности, несет ценную диагностическую информацию. В то же время изменения лейкоцитарной формулы не являются специфичными, они могут иметь сходный характер при разных заболеваниях или, напротив, могут встречаться непохожие изменения при одной и той же патологии у разных больных.
Лейкоцитарная формула имеет возрастные особенности, поэтому ее сдвиги врачи оценивают с позиции возрастной нормы (это особенно важно при обследовании детей). Характерные изменения лейкоцитарной формулы свидетельствуют о гипо– и апластических анемиях, мегалобластной или железодефицитной анемии, как, впрочем, и о некоторых других болезнях крови. Следует иметь в виду, что лейкоцитарная формула отражает относительное (процентное) содержание лейкоцитов различных видов и увеличение или снижение процентного содержания лимфоцитов может не отражать истинный (абсолютный) лимфоцитоз или лимфопению, а быть следствием снижения или повышения абсолютного числа лейкоцитов других видов (обычно нейтрофилов).
Скорость оседания эритроцитов
Скорость оседания эритроцитов, или, как принято сокращать по первым заглавным буквам, СОЭ, – это показатель скорости разделения крови в пробирке с добавленным антикоагулянтом на два слоя: верхний (прозрачная плазма) и нижний (осевшие эритроциты). Скорость оседания эритроцитов оценивается по высоте образовавшегося верхнего слоя плазмы (в мм) за 1 час. Удельная масса эритроцитов выше, чем удельная масса плазмы, поэтому в пробирке при наличии антикоагулянта под действием силы тяжести эритроциты оседают на дно. Скорость, с которой происходит оседание эритроцитов, в основном определяется их способностью слипаться вместе (так называемая агрегация). Агрегация эритроцитов главным образом зависит от их электрических свойств и белкового состава плазмы крови. В норме эритроциты несут отрицательный заряд и отталкиваются друг от друга. Степень агрегации (а значит и СОЭ) повышается при увеличении концентрации в плазме белков острой фазы – свидетелей воспалительного процесса. Напротив, СОЭ снижается при увеличении концентрации альбуминов. Снижение содержания эритроцитов (признак анемии) в крови приводит к ускорению СОЭ, и, напротив, повышение содержания эритроцитов в крови замедляет скорость оседания.
При острых воспалительных и инфекционных процессах изменение скорости оседания эритроцитов отмечается через 24 часа после повышения температуры и увеличения числа лейкоцитов. Показатель СОЭ меняется в зависимости от множества физиологических и патологических факторов. Значения СОЭ у женщин несколько выше, чем у мужчин. Изменения белкового состава крови при беременности ведут к повышению СОЭ в этот период. В течение дня возможно колебание значений; максимальный уровень отмечается в дневное время.
Нормальные значения СОЭ:
у мужчин 2—20 мм/ч;
у женщин 2—25 мм/ч.
В общем и целом прочитанного достаточно для того, чтобы самостоятельно, хотя приблизительно, оценить свой анализ крови (детально вам его расшифрует лечащий врач), ставший в наше время настолько привычным, что от него уже не ждут ничего нового в диагностике болезней. Но сюрпризы случаются. Например, совсем недавно американские медики выдали сенсацию: по анализу крови можно предсказать болезнь Альцгеймера, дегенеративное заболевание центральной нервной системы. Развитие болезни в будущем у конкретного человека необходимо предсказать как можно раньше, чтобы успешно с ней бороться. Теперь ученые получили первые результаты, позволяющие надеяться на возможность ранней диагностики. Исследователи Университета Стэнфорда разработали способ исследования крови, который позволяет предупредить о приближении болезни в срок от 2 до 6 лет до начала заболевания.
Предложенный учеными анализ крови определяет изменения в определенных белках плазмы крови. Клетки крови используют эти белки, чтобы передать друг другу сообщения. Исследователи обнаружили связь между изменениями в этом «клеточном диалоге» и теми изменениями в мозге, которые сопровождают болезнь Альцгеймера, то есть анализ крови может показывать развитие болезни Альцгеймера. В 90% случаев результаты теста совпали с клиническим диагнозом. Если при дальнейших исследованиях вывод подтвердится, можно будет прогнозировать начало болезни задолго до проявления ее клинических признаков. Это очень важно, ведь бессилие человечества перед болезнью Альцгеймера обессмысливает другие успехи медицины: если мы можем защитить человека от раковых и сердечно-сосудистых заболеваний, но не можем предохранить его мозг, мы фактически продолжаем не его активную жизнь, а только растительное существование организма.



