✓ если уж мы решились на гастроскопию, она должна быть максимально информативна – с биопсией из пяти разных участков желудка. Гистологическое исследование биоптатов позволит сказать, есть гастрит или нет, а также оценить онкологический риск по объему пораженной гастритом поверхности желудка, наличию атрофии, метаплазии и дисплазии. Предпочтительно выполнять гастроскопию при помощи современной аппаратуры высокой четкости с увеличением и подсветкой источником узкого спектра. Такие современные аппараты доступны пока далеко не всем клиникам, но они должны стать стандартом, поскольку позволяют выявлять предраковые состояния с высокой достоверностью и брать прицельную биопсию из подозрительных мест. Если выявляем признаки воспаления, атрофии или язву – тестируем на хеликобактер и проводим эрадикацию;
✓ если гастрит и язву мы вылечили, хеликобактер уничтожили, а все равно живот болит, то, вероятнее всего, речь идет о сочетании органического поражения (гастрит, язва) и функциональной диспепсии.
Глава 4
Опоясывающая боль в верхней части живота и боль в подреберьях. Особенности «отечественного» панкреатита
Эта глава будет невелика, поскольку заболевания, создающие эти симптомы, преимущественно связаны с поджелудочной железой, желчным пузырем и желчными протоками, а это, наряду с болезнями печени, тема следующей книги.
Тем не менее ключевые моменты мы здесь обсудим.
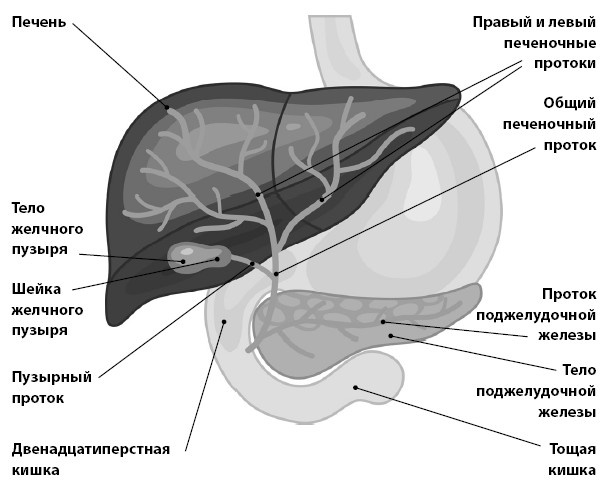
Рис. 2. Строение панкреатобилиарной системы
Для лучшего понимания этой главы необходимо представлять строение панкреатобилиарной системы. Желчь образуется в печени и по желчным протокам собирается в один главный желчный проток (врачи его часто называют «холедох»). Под печенью расположен желчный пузырь, который связан с холедохом, в нем собирается и концентрируется желчь между приемами пищи. Вход в него, и он же выход, только один – из холедоха. Далее холедох, проникая через головку поджелудочной железы, следует к двенадцатиперстной кишке, где открывается в нее на большом дуоденальном сосочке. Там же, рядом с ним на сосочке, обычно открывается в двенадцатиперстную кишку и главный проток поджелудочной железы (Вирсунгов проток). При этом они нередко сливаются вместе и открываются в кишку общим устьем. На выходе из холедоха имеется циркулярная мышца – сфинктер Одди, который регулирует поступление желчи в двенадцатиперстную кишку. Когда в двенадцатиперстной кишке оказывается еда, желчный пузырь сокращается и выбрасывает на нее приготовленный запас желчи.

Желчь обеспечивает более эффективное всасывание жиров и активирует ферменты поджелудочного сока, которые играют в пищеварении основную роль.
Ключевое исследование для выявления болезней этой локализации – УЗИ органов брюшной полости. УЗИ видит размеры желчного пузыря, холедоха и поджелудочной железы, видит конкременты (камни) в этой зоне. Это недорогой, точный и безвредный метод, поэтому мы его применяем при любой боли в животе, а для боли, обсуждаемой в этой главе, он просто обязателен.
Боль в правом подреберье, реже в левом, возникающая вскоре после еды и носящая схваткообразный характер – это билиарная боль. При ней делаем УЗИ желчного пузыря и протоков, если находим конкремент – диагностируем желчнокаменную болезнь. Если нет, это может быть спазм сфинктера Одди.
Если боль постоянная, монотонная, преимущественно справа, и при этом прием пищи может ее уменьшать, речь может идти о нарушении двигательной функции желчного пузыря. В этом случае мы делаем не просто УЗИ, но еще и УЗИ с пробным завтраком или фармакологической стимуляцией. Здоровый желчный пузырь должен опорожниться. Если этого после стимуляции не происходит, он остается большим и вялым, диагностируем нарушение его функции.
Если боль опоясывающая, отдает в спину, длительная, мало зависит от еды, скорее можно подозревать панкреатит. УЗИ здесь может показать увеличение отделов поджелудочной железы, расширение Вирсунгова протока, иногда, если панкреатит тяжелый и повторяющийся, УЗИ видит жидкость вокруг поджелудочной железы или полость с жидкостью в ее проекции (псевдокиста).
☝Острый и интенсивный приступ хронического панкреатита часто протекает с повышением температуры, тошнотой, рвотой, диареей. При этом в крови повышается уровень амилазы и липазы, а если процесс затронул и желчные протоки, то и печеночные ферменты (АСТ, АЛТ, ГГТ и щелочная фосфатаза).
Если симптомы, похожие на панкреатит, возникают редко и проходят самостоятельно, без длительного лечения, речь опять может идти о спазме сфинктера Одди.
Когда какие-либо из описанных симптомов сопровождаются желтухой (пожелтение белой части глаза, кожи, потемнение мочи, осветление стула), мы должны установить ее тип.
Желтухи по происхождению делятся на:
✓ надпеченочные (когда печень и панкреатобилиарная система ни при чем), например при гемолитической анемии;
✓ печеночную (например, при гепатите);
✓ подпеченочную, может сопровождать заболевания обсуждаемой зоны.
Самый простой биохимический признак подпеченочной желтухи – повышение преимущественно прямого билирубина. В обычном биохимическом анализе крови определяют два вида билирубина: непрямой билирубин – продукт переработки красной крови – в печени превращается в «прямой» и в этом виде выделяется с желчью в кишечник. Вместе они составляют общий билирубин.
Из всех желтух только при подпеченочной в крови прямого билирубина больше, чем непрямого. В свою очередь, подпеченочная, она же механическая, желтуха возникает, если есть препятствие оттоку желчи – камень в желчном протоке или сдавление его опухолью или отечной поджелудочной железой. В любом случае желтуха – это всегда осложнение, которое требует госпитализации. Я тут так подробно пишу о видах желтух не от хорошей жизни – слишком часто приходилось видеть, как пациента со всеми признаками механической желтухи отправляли в инфекционную больницу «на всякий случай, чтобы исключить гепатит», а это потерянное время, которое иногда бывает драгоценным и невозвратным.
4.1. Желчнокаменная болезнь. Когда нужна операция
По современным рекомендациям хирургических профессиональных сообществ, бессимптомная желчнокаменная болезнь операции не требует, за исключением гигантских конкрементов (3 см и больше). При маленьких бессимптомных конкрементах риск осложнений настолько низок, что он меньше риска, кстати, очень небольшого, который сопутствует современной лапароскопической холецистэктомии (удаление желчного пузыря через прокол) и наркозу. Большой камень создает риск пролежня и нагноения желчного пузыря, его лучше удалить.

