Передача вируса от матери плоду высока только теоретически. Практически же зарегистрированы лишь единичные случаи поражения плода гепатитом В. Плацента служит отличным барьером на пути этого вида инфекции. Так что основное внимание врачей направлено на профилактику заражения ребенка в родах.
Всем беременным женщинам рекомендуется пройти тестирование, чтобы выяснить, не являются ли они носителями вируса гепатита В. Такие исследования проводят во многих клиниках, но зачастую ни врачи, ни женщины не знают, что именно необходимо определять в крови, когда речь идет о данном возбудителе.
Вирус гепатита В, называемый антигеном (австралийским антигеном), обладает сложной структурой: выделяют антиген поверхностный HBsAg и ядерный HBcAg. Их можно обнаружить в сыворотке крови, но не на всех этапах инфекции. Есть также антиген HBeAg, однако он не всегда присутствует в крови инфицированного человека. Ко всем видам антигенов вырабатываются антитела, чтобы нейтрализовать вирус. Первыми появляются IgM anti-HBc. Потом – антитела класса IgG: anti-HBc и anti-HBs. Поскольку существует несколько подклассов IgG, у зараженных вирусами гепатита могут вырабатываться разные антитела (IgG 1, IgG 2, IgG 3, IgG 4), что в какой-то степени затрудняет диагностику. У ряда людей обнаруживается anti-HBe, но не все вирусы содержат этот вид антигена, поэтому не у всех людей можно обнаружить антитела к нему.
Чаще всего при обнаружении одного вида антител женщине сразу назначают целый арсенал медицинских препаратов, не имеющих отношения к лечению вирусного гепатита. Дело в том, что многие врачи обладают довольно поверхностными знаниями об этом заболевании, так как повышенное внимание ему стали уделять только 10–15 лет назад (фактически в связи с распространением ВИЧ и СПИДа начала развиваться новая отрасль медицины).
Если у вас выявили любые антитела, желательно проконсультироваться у высококвалифицированного врача-инфекциониста.
Тестирование должно ответить на два вопроса: инфицирована ли женщина вирусом гепатита В и является ли инфекция активной. Для этого нужно узнать, присутствует ли вирус в сыворотке крови, а значит, определить наличие антигена HBsAg. Это важно выяснить, чтобы предотвратить заражение новорожденного, а также людей, которые находятся в тесном контакте с женщиной.
Если в первой половине беременности результат отрицательный, тест повторяют во второй половине.
Если результат положительный, женщине предлагают пройти так называемую панель тестов на гепатит В. Обычно она предусматривает в том числе выявление других антигенов и антител к ним: HBsAg, anti-HBc, IgM anti-HBc, anti-HBs. Но как интерпретировать полученные результаты?
В табл. 4, представленной ниже, вы найдете возможные результаты тестирования на гепатит В и пояснения, которые позволят их правильно интерпретировать. Я решила привести эту таблицу, потому что у многих женщин возникает настоящая паника, после того как в крови обнаруживается «австралийской антиген» и врачи начинают стращать их ужасными последствиями. При этом в 99 % случаев обследование проводится некачественно и поверхностно. Как следствие, назначаются такие сочетания препаратов, которые я называю гремучей смесью.
Современные панели тестов на гепатит В включают ряд классов и подклассов антител, что чаще всего не уточняется в результатах. Например, некоторые коммерческие тесты, определяющие содержание anti-HBc, могут включать несколько подклассов IgG (IgG 1, IgG 3) и даже другие классы антител (IgM, IgA 1). Замечу, что чувствительность таких методов диагностики ниже, чем у специфических скоростных тестов, которые уже разработаны, проходят испытания и постепенно вводятся в практику.
Таблица 4. Результаты тестирования на гепатит В
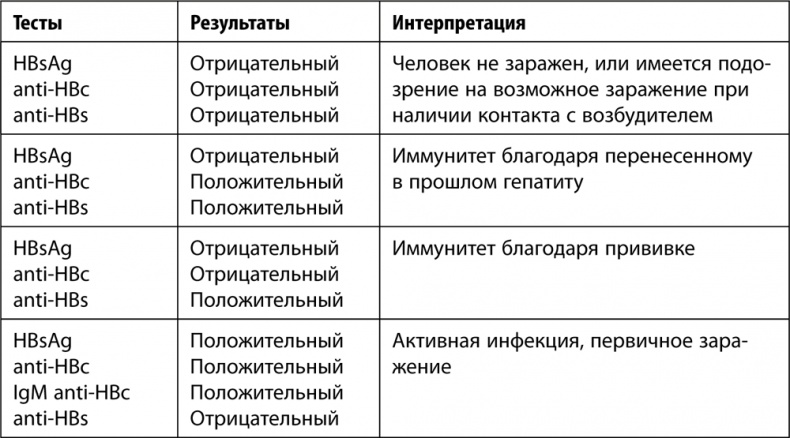
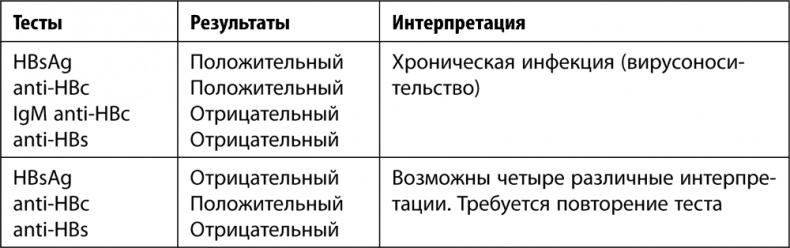
Нас с вами будут интересовать только комбинации результатов, которые свидетельствуют об активной инфекции, так как высока вероятность передачи вируса ребенку во время родов, и о вирусоносительстве, так как инфекционный процесс может активироваться в любой момент. Однако это не значит, что хронические носители вируса гепатита В должны в ходе беременности проверяться каждый месяц. Напомню, что вирус практически не передается плоду – опасность возникает при родах. Поэтому тест, позволяющий определить активность инфекционного процесса, проводят в конце третьего триместра.
Детям, чьи матери являются носителями вируса гепатита В, сразу же после рождения вводят иммуноглобулины и делают противовирусную прививку. Такие меры позволяют значительно снизить риск заражения ребенка гепатитом В.
Лечение острого гепатита В противовирусными препаратами проводят крайне редко. Обычно прибегают к поддерживающей терапии, которая предусматривает назначение других видов медикаментов. Интерферон, который начали использовать при лечении агрессивной хронической инфекции (с частыми рецидивами), в акушерстве не применяется, потому что его влияние на плод изучено плохо. Другие противовирусные препараты назначаются во второй половине беременности, изредка – чтобы предотвратить заражение плода во время родов, но успех таких мер незначителен.
Вирус гепатита С в основном передается гематогенным путем, то есть при введении в организм продуктов крови (инъекции, переливания) и использовании загрязненных чужой кровью инструментов, крайне редко – половым путем. Благодаря строгому контролю за чистотой продуктов крови и инструментария случаи заражения в наши дни стали редкостью – гепатит С преимущественно отмечается у заключенных, наркоманов, а также у больных, которым требуются гемодиализ и частые переливания крови.
Вирус гепатита С практически не передается плоду внутриутробно, хотя теоретически риск существует. До 8 % детей инфицируются в родах, если у матери обнаружена активная инфекция.
Вирус гепатита D передается вместе с вирусом гепатита В. Инфицирование этими двумя видами вирусов часто встречается в Африке и Азии, но крайне редко – в других регионах мира.
Вирус гепатита Е в последнее десятилетие привлекает внимание врачей и ученых, так как у беременных женщин заболевание сопровождается серьезными осложнениями.
ВИЧ
О ВИЧ-инфекции, которая тесно связана с возникновением СПИДа (синдром приобретенного иммунодефицита), серьезно заговорили начиная с 1981 года. Вирус иммунодефицита человека может передаваться половым путем. Риск его передачи от инфицированного мужчины здоровой женщине в течение одного незащищенного полового акта составляет 0,08 %, а от инфицированной женщины здоровому мужчине – 0,04 %. Использование презервативов понижает этот риск на 85 %.

