Меняющаяся картина факторов риска и заболеваний в развивающихся странах важна не только потому, что они отражают важнейшие вопросы здравоохранения, но и потому, что тенденция к единообразию ведет к более однородным подходам в профилактике и лечении. Экономическое развитие может в будущем сделать Землю «плоской». Хотя это может означать новые риски для здоровья, это и новые возможности для здравоохранения. На самом деле это шанс полностью демократизировать медицину, сделать ее доступной не только для богатых жителей западных стран, но и всех людей.
Заразные болезни
Хронические болезни становятся большой проблемой, но и инфекционные болезни не утратили своей важности. Они все еще занимают свои места среди причин инвалидности в мире – № 2 (пневмония), № 4 (диарея), № 5 (ВИЧ) и № 6 (малярия)3, 4. Туберкулезом заболевают в два раза больше детей младше 15 лет, чем считалось ранее, – примерно 1 млн человек в год по всему миру6. В списке из 20 главных заболеваний есть еще несколько инфекционных болезней. В большей части развивающихся стран, как, например, в Африке, инфекции остаются главной причиной смерти и инвалидности; лихорадочные немалярийные заболевания являются главной причиной детской смертности в бедных странах. В 22 (11 %) из 196 стран мира очень высокий уровень заболеваемости туберкулезом, это результат и слабого распространения антибиотиков, и появления штаммов, резистентных к антибиотикам широкого спектра действия7. На эту проблему обратили внимание во всем мире, и в 2014 г. США вместе с 26 другими странами сформировали Всемирную программу по профилактике и борьбе с локальными вспышками опасных инфекционных заболеваний, хотя и с упором на предотвращение пандемий, которые могут дойти до развитых стран7. Это трудная задача из-за глобального несоответствия – медицинские технологии обычно предназначены для мест, где имеется большое количество ресурсов и хорошо развита инфраструктура, но медицинская помощь больше всего требуется в условиях, где ресурсов не хватает, а оборудование кем-то пожертвовано и обычно не работает.
Если мы хотим справиться с инфекционными болезнями, то для этого потребуются новые инструменты. Возьмем сотовую связь. В 2013 г. в Африке насчитывалось более 630 млн пользователей мобильных телефонов, и у 93 млн из них были смартфоны. И эти цифры, в особенности если брать людей, подсоединенных к мобильному Интернету, быстро растут. Например, в Нигерии в 2000 г. было всего 30 000 пользователей мобильных телефонов, а сейчас свыше 140 млн1. Уже само по себе широкое распространение мобильных телефонов способствует медицинскому просвещению. В ЮАР, например, в рамках проекта Masiluleke каждый день рассылается миллион СМС-сообщений, цель которых – убедить людей провериться и лечиться от ВИЧ/СПИДа8. В сельской местности, где часто свирепствуют эпидемии малярии, СМС-сообщения, отправляемые на мобильные телефоны, обеспечивают контроль и строгое соблюдение правил приема лекарственных препаратов. Мобильные телефоны сильно упрощают регистрацию рождения ребенка родителями, что позволяет правительствам планировать графики вакцинации. Образовательные инициативы через СМС-сообщения использовались и используются в случае туберкулеза, малярии и заболеваний, передаваемых половым путем. Такие программы начинают давать хорошие результаты: программа Американской академии педиатрии «Содействие выживанию младенцев» снизила раннюю детскую смертность в Танзании на 47 %9. Данные с мобильных телефонов 15 млн людей в Кении были использованы для картирования территориально-временных моделей и динамики перемещения людей-носителей, чтобы понять, как распространяется малярия10. Сет Беркли, генеральный директор GAVI Alliance, указал, что, «даже если данные с мобильных телефонов улучшат существующие модели всего на 1 %, это будет означать предотвращение смерти 69 000 детей в год в возрасте до пяти лет»1.
Такие программы делают мобильный телефон уже не просто средством связи. Мобильный телефон можно превратить в мощный микроскоп с помощью подсоединяемого устройства, и, как оказалось, он способен надежно распознавать зараженные малярией красные кровяные тельца, используя простую световую микроскопию, а также диагностировать туберкулез с использованием флуоресцентной микроскопии11а. Айдоган Озкан и его команда из Калифорнийского университета в Лос-Анджелесе смогли с помощью лазерно-диодного устройства, подсоединяемого к камере смартфона, получить изображение единственного человеческого цитомегаловируса, длина которого составляет всего 150–300 нанометров (нм), и других объектов, которые в 1000 раз тоньше человеческого волоса (100 000 нм)1. Инженеры из Caltech сделали следующий шаг в освоении микроскопа на базе смартфона, устранив необходимость в специальном источнике света11b.
Микрофлюидные устройства, известные как лаборатория на чипе, или миниатюрные общеаналитические системы (μTAS)12, очень успешно применяются для ускорения диагностики инфекционных болезней. Инженеры из Корнельского университета использовали такую основанную на химии систему для диагностики вируса герпеса, вызывающего саркому Капоши, с помощью смартфона13. Дешевый фотодетектор для оптического считывания использовался в Руанде для диагностики ВИЧ у 70 пациентов (ошибка только в одном случае), на что ушло 20 минут. Его чувствительность и оригинальность можно сравнить с классическим тестом ИФА (иммуноферментным анализом)12. Очень дешевая, высокопроизводительная диагностика с использованием бумажных анализаторов жидкостей, таких как кровь или моча, известных как μPAD12, дает быстрые результаты и по инфекционным болезням, и по незаразным болезням14.
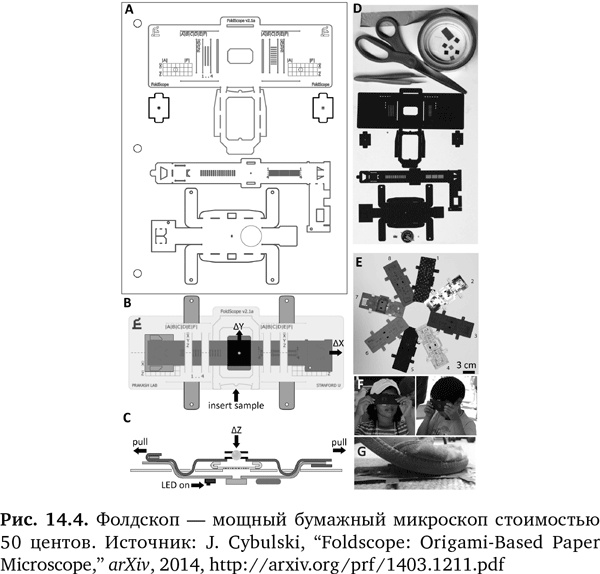
Но инновационное использование бумаги пошло дальше микрофлюидных устройств и двинулось в микроскопию. Поразительная инновация – экономичный микроскоп «оригами», изобретенный Ману Пракашем из Стэнфордского университета (рис. 14.4)15–20. Он собирается из плоского листа бумаги за 10 минут. Фолдскоп, или сворачиваемый микроскоп, помещается в карман, не требует внешнего источника энергии, весит меньше двух 15-центовых монет и может увеличивать объект более чем в 2000 раз. Ему требуются крошечные линзы, которые стоят 56 центов, и трехвольтовая батарейка таблеточного типа за шесть центов, а также светодиод стоимостью 21 цент, клейкая лента и переключатель, все вместе – меньше $1. Было продемонстрировано, как он увеличивает Leishmania donovani, Trypanosoma cruzi, E. coli, Schistosoma haematobium, Giardia Lamblia и многих других бактерий и паразитов19.
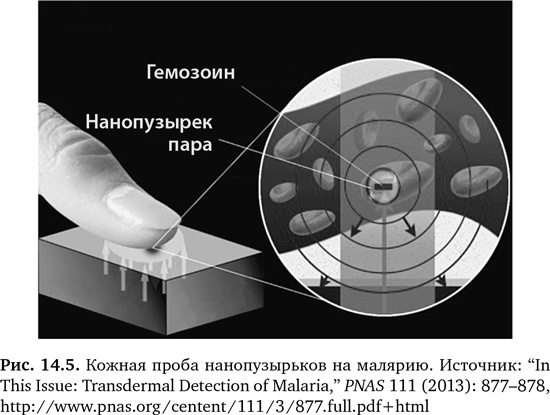
Новые способы быстрого диагностирования малярии, которая убивает примерно 600 000 человек в год, указывают на общую тенденцию перехода на очень недорогие портативные диагностические инструменты10, 21–23. Малярийные паразиты при переваривании гемоглобина производят железосодержащие кристаллы гемозоина24. Кристаллы можно распознать через нанопузырьки, которые формируются и лопаются, когда зараженные клетки подвергаются воздействию лазерного излучения ближнего инфракрасного диапазона. Характерный звук позволяет выявить малярию (рис. 14.5) «подобно тому, как эсминец обнаруживает подводную лодку»24. Этот анализ кожи дает мгновенные результаты, определяя малярию на любом ее этапе, без реагентов и без взятия проб крови, при этом поражает уровень его чувствительности: можно определить одну инфицированную клетку из 800 красных кровяных телец, без ложноположительных результатов. Это занимает 20 секунд и стоит 50 центов. Вначале результаты были проверены на мышах, сейчас уже давно идут клинические испытания. Еще одно устройство для диагностики малярии надевают на запястье, оно определяет малярийный пигмент гемозоин с помощью объединенного магнитного и оптического датчика, который может быть использован многократно25. Есть и несколько новых способов диагностики малярии с использованием количественной полимеразной цепной реакции (ПЦР), для которой требуется капля крови, в частности, такой тест предлагает стартап Amplino. Особенно привлекательно применение ПЦР в портативных мобильных устройствах, таких как «Генный радар» компаний Nanobiosym26, QuantuMDx и Biomene (рис. 14.6 и 14.7)27–30. Возможность делать секвенирование в пунктах оказания медицинской помощи расширяет перспективы секвенирования ДНК с помощью портативных приборов на различные патогены, включая гонорею и другие заболевания, передаваемые половым путем, вирус Западного Нила, денге и туберкулез. Еще более простой способ – колориметрическая проба на туберкулез, малярию или ВИЧ, выполняемая на месте с использованием тестовой полоски и камеры смартфона. Этот метод разработан в Кембриджском университете (рис. 14.8)31, 32.

