Как диагностируют феномен Рейно?
Сам диагноз подтверждается клинически, то есть достаточно осмотра или фотографий пальцев пациента в момент атаки синдрома Рейно. Иногда врач может провести холодовую пробу – поместить пальцы больного под прохладную (не холодную!) воду, чтобы спровоцировать возникновение сосудистого спазма и подтвердить наличие этого синдрома. Как правило, при обследовании пациентов с подозрением на феномен Рейно проводят: общий анализ крови и мочи, СОЭ, С-реактивный белок, стандартную биохимию крови, анализ крови на антинуклеарный фактор. Для исключения ранних стадий склеродермии проводят капилляроскопию ногтевого ложа – это когда при помощи микроскопа исследуют капилляры в области кутикулы, – обычно они становятся измененными, если есть склеродермическое (или другое) поражение сосудов.
Как лечат феномен Рейно?
Лечение феномена Рейно зависит от того, что его вызывает. Однако существует ряд общепринятых правил.
• Избегать резких перепадов температур.
• Ношение перчаток и термобелья в прохладное время года.
• При возникновении побеления пальцев поместить их в теплую воду, можно расположить кисти в подмышках или усилить кровоток путем растирания рук или вибрационных движений.
• Не курить и избегать мест, где курят.
• Избегать прием лекарств, которые могут суживать сосуды: сосудосуживающие капли в нос, эфедринсодержащие препараты (в том числе для похудения), эрготамины и противомигренозные средства из семейства триптанов, бета-адреноблокаторы.
• Желательно, но не обязательно, избегать кофеинсодержащие напитки.
При любой форме синдрома Рейно как первичной, так и вторичной, некоторые лекарственные вещества могут существенно облегчить жизнь. В большинстве случаев лечение начинают с нифедипина (коринфар, кордафлекс, осмо-адалат) с постепенным увеличением дозировок. При неэффективности лечения одним препаратом могут обсуждаться комбинации нифедипина с другими лекарствами из самых разных групп с целью уменьшить спазм сосудов. В мире существует положительный опыт использования силденафила (Виагра), флуоксетина (Прозак), лозартана (Лозап). Дозировки и комбинации препаратов должен подбирать только врач. В тяжелых ситуациях применяют капельницы с аналогами простагландинов (например, Вазапростан), которые могут хорошо расширить сосуды, однако их эффект, к сожалению, кратковременный. При неэффективных для стандартной терапии случаев болезни могут быть рекомендованы современные препараты, блокирующие рецепторы к эндотелину (например, бозентан). В редких случаях используют блокады с лидокаином или хирургическую симпактэктомию. Если феномен Рейно носит вторичный характер, то есть симптомом другой болезни, необходимо лечить также основное заболевание.
Обратите внимание: препараты для разжижения крови – аспирин, клопидогрел или антикоагулянты (гепарин, варфарин) – широко не используются для лечения феномена Рейно в силу отсутствия существенных научных данных их эффективности. Назначение этих лекарств избирательно обсуждается только в случае тяжелого вторичного феномена Рейно.
IgG4-ассоциированные заболевания
Что это за болезни и почему они возникают?
IgG4-ассоциированные заболевания – большая группа самых разных болезней, возникающих по причине избыточного образования и накопления IgG4 в органах-мишенях. IgG4 являются неотъемлемой частью нормальной иммунной системы, однако этому (четвертому) подтипу иммуноглобулинов G в норме принадлежит всего 5 % среди всех иммуноглобулинов G. При IgG4-ассоциированных заболеваниях количество этого подтипа IgG резко увеличивается и IgG4 в большом количестве накапливаются в некоторых органах и тканях, вызывая их воспаление и повреждение. Заболеваний, ассоциированных с IgG4, довольно много, самые частые формы IgG4-ассоциированных заболеваний указаны в таблице 2.
Таблица 2
IGG4-АССОЦИИРОВАННЫЕ ЗАБОЛЕВАНИЯ
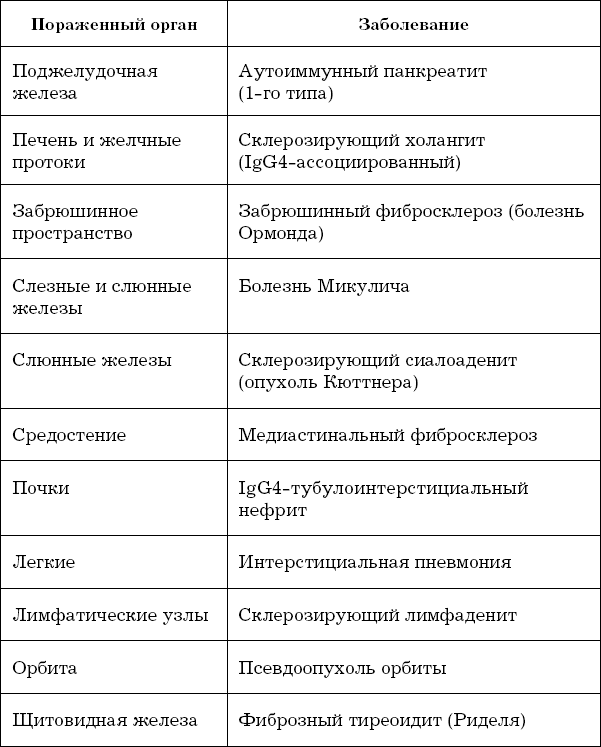
Причины, по которым повышается количество IgG4 в крови, а затем и в тканях, до сих пор неизвестны. Также непонятно, почему у одних эти иммуноглобулины поражают, скажем, поджелудочную железу, а у других – щитовидную.
Точная распространенность IgG4-ассоциированных заболеваний неизвестна. Возраст и пол заболевших зависят от конкретной разновидности болезни. Например, аутоиммунным панкреатитом, ретроперитонеальным фиброзом и тубулоинтерстициальным нефритом чаще страдают мужчины среднего и пожилого возраста, а поражение слюнных и слезных желез, а также щитовидной железы чаще встречается у женщин.
Какие проявления у IgG4-ассоциированных заболеваний?
Клиническая картина болезни сильно зависит от конкретной разновидности заболевания. У одних больных накопление IgG4 в пораженных тканях формирует картину, напоминающую опухоль (локализованное образование), в других ситуациях IgG4 как будто пропитывают (инфильтрируют) ткани, приводя к диффузному увеличению органа. Более чем у половины больных с IgG4-ассоциированными заболеваниями поражается несколько разных органов или тканей. Часто мы наблюдаем увеличение различных лимфатических узлов, чуть менее, чем у половины больных есть бронхиальная астма или аллергия. Нередко общее самочувствие достаточно хорошее; температура тела нормальная. Однако у пациентов со множественным поражением органов (в особенности поджелудочной железы) могут отмечаться общее недомогание и снижение веса. В настоящее время выделяют преимущественно четыре группы IgG4-ассоциированных болезней.
1. Панкреатно-гепато-билиарная болезнь. Что в переводе на простой язык означает повреждение поджелудочной железы, печени и желчевыводящих протоков.
2. Ретроперитонеальный фиброз и/или аортит. В этой группе отмечается выраженное разрастание соединительной ткани в околопочечной области с сужением мочеточников, а также воспаление аорты (главного артериального сосуда нашего тела).
3. Заболевания, ограниченные поражением головы и шеи.
4. Синдром Микулича (поражение слезных и слюнных желез) с системными проявлениями.
Как диагностируют IgG4-ассоциированные заболевания?
Диагноз IgG4-ассоциированного заболевания строится на трех критериях.
1. Характерные диффузные или локальные изменения в одном или нескольких органах. Как правило, мы это обнаруживаем при помощи различных методов визуализации: УЗИ, компьютерной или магнитно-резонансной томографии.
2. Концентрация IgG4 в сыворотке ≥1,35 мг/мл. Важно при этом помнить, что приблизительно у трети больных с IgG4-ассоциированными заболеваниями уровень этого иммуноглобулина может быть в пределах нормы!
3. Характерная гистологическая картина. Это самая важная часть диагноза, однако не всегда легко выполнимая. Для нее нужно получить кусочек ткани. Это возможно сделать либо путем биопсии или после изучения постоперационного материала, когда удаляется орган или его часть при подозрении на опухоль. Кусочек ткани изучают под микроскопом на предмет типичных изменений в тканях (лимфоцитарная или плазмоцитарная инфильтрация и фиброз). При этом очень важно изучаемый материал окрасить специальными иммунными красками, которые позволяют выявить клетки (плазмоциты), синтезирующие IgG4.

