микроальбуминурия при сахарном диабете (небольшое содержание белка в моче);
гиподинамия (малоподвижный образ жизни);
повышение уровня фибриногена в крови.
Оценка собственных факторов риска развития сердечно-сосудистых заболеваний и составление плана по оздоровлению
Для начала нужно выявить свои факторы риска. Хорошо подумайте и выпишите факторы риска, которые имеются именно у вас. Из них выберите те, на которые вы можете повлиять. Например, изменить свой возраст и стать моложе вы никак не сможете, а вот вести более активный образ жизни — вполне. Для удобства составления плана вам понадобится табл. 1.1.
В первый столбец запишите все факторы риска, на которые вы можете повлиять. Во втором столбце напротив каждого фактора отметьте важность его для вас: знаком «+» — наиболее важные, знаком «-» — менее важные. В третьем столбце аналогичным образом отметьте легкость изменения вами фактора: «+» — легкие для изменения и «-» — трудные, требующие от вас определенных усилий, средств и времени.
Таблица 1.1. Определение индивидуальных факторов риска развития сердечно-сосудистых осложнений
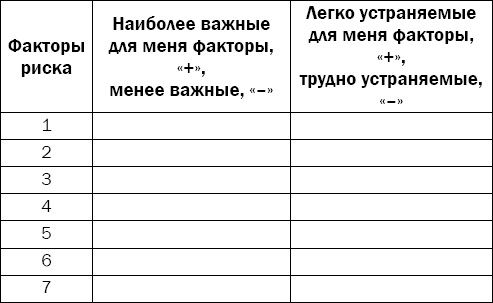
Когда таблица будет полностью заполнена, можете переходить к следующему этапу — составлению плана оздоровления. Для этого вам понадобится табл. 1.2.
Таблица 1.2. Индивидуальный план действий по оздоровлению
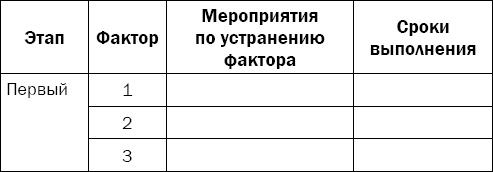
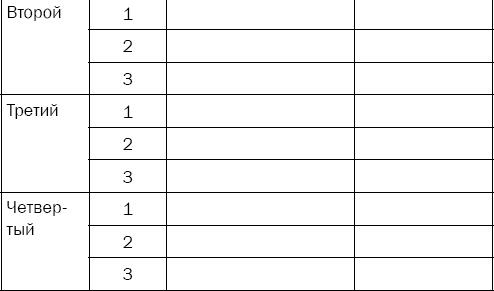
Для начала нужно определенным образом сгруппировать факторы по этапам. Для этого к первому этапу отнесите факторы, получившие от вас два плюса: наиболее важные и легко изменяемые. Во второй этап запишите факторы, отмеченные знаками «-»/«+»: менее важные и легко модифицируемые. В третий этап должны попасть факторы, получившие знаки «+»/«-»: важные, но трудно поддающиеся вашему изменению. И к последнему этапу отнесите все оставшиеся факторы, получившие по два минуса: менее важные и трудно исправляемые.
Теперь можно перейти непосредственно к планированию мероприятий. Напротив каждого фактора запишите конкретные мероприятия по ликвидации факторов риска, которые вы реально можете выполнить. И в последнюю очередь отразите реальные сроки, когда вы сможете завершить эти мероприятия.
Таким образом, вы получите поэтапный план конкретных мероприятий по оздоровлению и уменьшению риска развития сердечно-сосудистых заболеваний именно у вас.
Органы-мишени
При артериальной гипертензии чаще всего повреждаются определенные органы.
Поэтому их называют органы-мишени. К ним относятся:
сердце;
головной мозг;
сосуды;
почки;
глазное дно.
Поражение этих органов можно заподозрить по наличию определенных симптомов. При поражении сердца появляются:
боли в загрудинной области, называемые еще кардиалгиями;
одышка;
учащенное сердцебиение (тахикардия). Поражение сердца подтверждается гипертрофией (увеличением) левого желудочка при электрокардиографическом (ЭКГ), ультразвуковом или рентгенологическом исследованиях.
Поражение головного мозга проявляется:
головными болями;
головокружением;
нарушением зрения (мелькание мушек, звездочек, сетки перед глазами);
тошнотой;
рвотой.
Когда поражены сосуды, то могут появиться:
холодные ладони, стопы;
перемежающаяся хромота — боли в области икр во время ходьбы.
Выявляются атеросклеротические изменения аорты, сонных, подвздошных, бедренных артерий при ультразвуковом или рентгенологическом исследовании.
Если осложнения коснулись почек, то появляется никтурия — учащение мочеиспускания в ночное время. При обследовании обнаруживается белок в моче (протеинурия) и увеличенный уровень креатинина в биохимическом анализе крови — до 1,2–2,0 мг/дл. Поражение глазного дна проявляется:
снижением зрения;
мельканием мушек перед глазами.
Изменения подтверждаются выявляемым при
осмотре окулистом очаговым или генерализованным сужением артерий сетчатки.
Сопутствующие гипертонии заболевания
К сопутствующим артериальной гипертензии клиническим состояниям (заболеваниям) относятся следующие:
сосудистые заболевания мозга:
ишемический инсульт;
геморрагический инсульт;
транзиторная ишемическая атака;
заболевания сердца:
инфаркт миокарда;
стенокардия;
реваскуляризация коронарных артерий (после аортокоронарного шунтирования, баллонной ангиопластики);
застойная сердечная недостаточность;
почек:
диабетическая нефропатия;
почечная недостаточность (уровень креатинина в крови выше 2 мг/дл);
сосудов:
расслаивающая аневризма аорты;
симптоматическое поражение периферических артерий;
гипертоническая ретинопатия:
геморрагии или экссудаты;
отек соска зрительного нерва;
сахарный диабет.
 Если имеются сопутствующие клинические состояния, то риск развития сердечно-сосудистых осложнений значительно возрастает.
Если имеются сопутствующие клинические состояния, то риск развития сердечно-сосудистых осложнений значительно возрастает.
Оценка суммарного риска развития сердечно-сосудистых осложнений
При артериальной гипертензии оценивают суммарный риск развития осложнений со стороны сердечно-сосудистой системы с определенной долей вероятности.
Существует четыре степени риска: низкий, средний, высокий и очень высокий.
Эксперты Всемирной организации здравоохранения (ВОЗ) рекомендуют использовать следующую таблицу для определения степени риска (табл. 1.3).
Таблица1.3.Определение степени риска возникновения сердечно-сосудистых осложнений.

