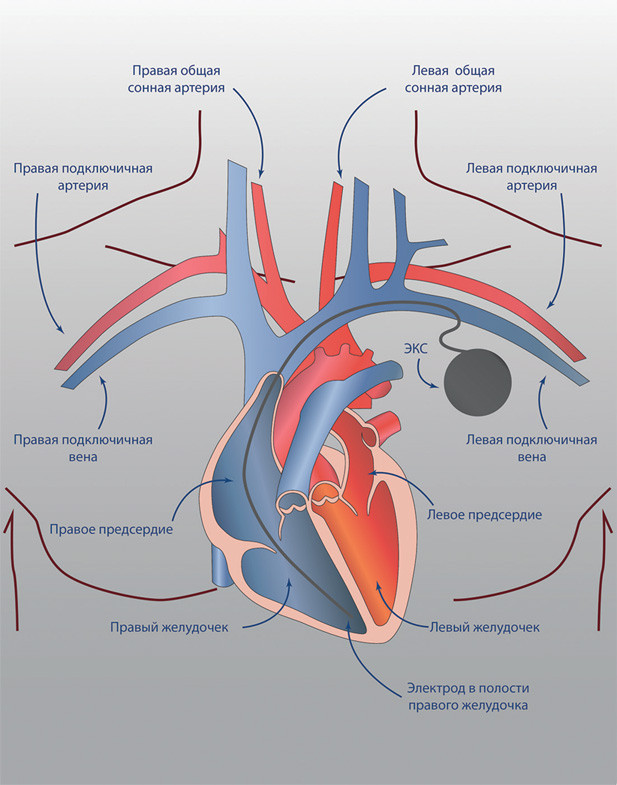
Наверное, 1958 г. можно смело назвать для кардиологии переломным, потому что в том же году, когда была успешно проведена первая коронарография (КАГ) и введен первый фибринолитик, пациенту Арне Ларсену в Швеции произведена была первая в мире имплантация электрокардиостимулятора (ЭКС). Внешняя электрическая стимуляция проводилась и ранее, но вызывала выраженный дискомфорт, да и приборы были слишком громоздкими (наружный кардиостимулятор Золла).
Арне Ларсен в возрасте 43 лет перенес инфаркт миокарда, в результате которого оказалась сильно повреждена проводящая система сердца, и у него развилась полная поперечная блокада проводящей системы, которая неминуемо привела бы к остановке сердца. Хирург Оке Ченнинг и инженер Руне Элквист объединили свои усилия и впервые имплантировали пациенту портативный кардиостимулятор (ЭКС), который сами и придумали. Прибор отличался от предыдущих устройств небольшими размерами и не доставлял пациенту никакого дискомфорта. Правда, через три часа работы батарейка разрядилась, и им срочно пришлось прибор менять. Впоследствии Арне Ларсен перенес 26 операций по реимплантации ЭКС и умер в 2001 г. в возрасте 86 лет, пережив своих спасителей. Первый и последующие приборы, которые ему были имплантированы, послужили прототипом современных кардиостимуляторов.
В 1962 г. была проведена первая в мире операция аортокоронарного шунтирования (АКШ). Эта сложнейшая в техническом плане операция заключается в том, что в обход (bypass) пораженной атеросклерозом артерии пришивают дополнительный сосуд, через который кровь поступает от аорты к тому участку сердца, который питает пораженная артерия. В дальнейшем на основании многочисленных клинических исследований эта методика показала свою эффективность и занимает на сегодняшний день значимую роль в лечении ИБС при множественном поражении коронарных артерий.
16 сентября 1977 г. 37-летнему мужчине была впервые выполнена успешная ангиопластика (операция на коронарной артерии) без наркоза и разрезов. Во время этой хирургической процедуры под контролем рентгеновского излучения хирург проводит тонкую леску (катетер) непосредственно через бедренную или лучевую артерию в место сужения коронарной артерии. На конце этого катетера находится баллон в сжатом состоянии. После того как хирург проверит точно место установки, он раздувает баллон, который расплющивает бляшку и просвет сосуда увеличивается.
В середине 80-х гг. проводилось уже 300 тыс. таких процедур в год. Однако у этого метода практически сразу же выявился существенный недостаток – появление повторных сужений в месте операции в достаточно короткие сроки и повторное образование тромбов. Следующий шаг в развитие кардиологии – изобретение стентов – помог практически полностью избавиться от данной проблемы. Стент – это металлическая пружина, которая устанавливается на месте сужения артерии после того, как хирург с помощью баллона устранит само сужение. Стент препятствует обратному сужению (рестенозу) сосуда и придавливает стенки бляшки вместе с тромбом к стенкам артерии (армирует сосуд). В 1987 г. первый стент был успешно имплантирован в коронарную артерию. В конце 90-х гг. появились стенты, покрытые лекарством, что позволило еще больше повысить эффективность и безопасность этой процедуры – чрескожного коронарного вмешательства (ЧКВ).
Однако следует заметить, что, несмотря на колоссальный прорыв и технологическую революцию, хирургическое лечение действительно позволяет спасти жизни при остром инфаркте миокарда, но отдаленные его результаты не столь впечатляющи. К сожалению, они не устраняют причину атеросклероза, а только помогают избавиться от препятствия кровотоку в конкретном месте и в определенный момент времени, то есть не воздействуют на непосредственную причину заболевания.
Параллельно с развитием хирургических методов лечения ишемической болезни сердца идет разработка и внедрение лекарственных методов. На сегодняшний день при лечении инфаркта и ишемической болезни сердца активно применяются аспирин, клопидогрель, тикагрелор, В-блокаторы, ингибиторы АПФ и сартаны, нитраты.
Особое место, на мой взгляд, занимают статины – лекарства, которые воздействуют на непосредственную причину заболевания – атеросклероз сосудов. Они способны существенно затормозить этот процесс.
Если раньше врач обходился только осмотром, прослушиванием сердца стетоскопом и электрокардиограммой, то за последние десятилетия в арсенале кардиологов появились весьма сложные и эффективные методы диагностики и лечения. Увы, но смертность от данного заболевания по-прежнему остается очень высокой и занимает первое место среди причин смерти во всем мире.
Медицине уже давно известно, что у каждого из нас в течение жизни развивается атеросклероз. Этот процесс начинает появляться уже с 20–25 лет. За последние 100 лет произошел прорыв в лечении сердечно-сосудистых заболеваний, однако я в который раз хочу подчеркнуть – невероятно важно заниматься именно первичной профилактикой данного заболевания. Современные принципы профилактики сердечно-сосудистых заболеваний основаны на выявлении и устранении факторов риска. «Приятным бонусом» является то, что многие из факторов риска сердечно-сосудистых заболеваний (курение, переедание, малоподвижный образ жизни) являются также факторами риска возникновения других опасных заболеваний, например рака. Поскольку основные привычки, формирующие образ жизни, закладываются в детском возрасте, становится понятным, как важно прививать детям представления о здоровом образе жизни.
Современный ЭКГ аппарат
Виллем Эйндховен первый аппарат ЭКГ

Электрокардиостимулятор Золла
Современный Электрокардиостимулятор
Факторы риска инфаркта миокарда
Может ли человек самостоятельно определить, насколько вероятно у него развитие инфаркта миокарда? Да, это возможно и даже очень легко.
Первое, необходимо проанализировать, чем болели или болеют ваши кровные родственники – мать и отец, братья и сестры, бабушки и дедушки и даже дяди и тети. Если кто-нибудь из них страдал от сердечно-сосудистых заболеваний, артериальной гипертензии, сахарного диабета, то вспомните, в каком возрасте они заболели. Это очень важно. Если эти заболевания развились у них в относительно молодом возрасте, то и у вас есть риск заболеть инфарктом. У мужчин ранним началом считается возраст до 45 лет, у женщин – до 55.
Второе, что имеет значения для определения рисков раннего инфаркта, это наличие ожирения, сахарного диабета, артериальной гипертензии, а также курение и малоподвижный образ жизни. Если вы страдаете от одного или нескольких вышеперечисленных заболеваний, а также курите и/или мало двигаетесь, то ваш индивидуальный риск автоматически становится высоким. Объем талии является еще одним важным критерием. У мужчин риск инфаркта повышается, если объем талии более 94 см, у женщин – более 80 см. Если вы мужчина, то риск заболеть инфарктом у вас гораздо выше, чем у женщин в возрастном диапазоне от 40 до 55 лет. После 55–60 лет ситуация выравнивается и пол уже не имеет значение для оценки рисков в старшей возрастной группе. Увы, но пол и наследственность – те факторы, которые нельзя исправить. Остальное же возможно и необходимо корректировать.

