Критерии клинического диагноза вероятная сосудистая деменция следующие: 1) наличие деменции, 2) выявление клинических, анамнестических или нейровизуализационных признаков цереброваскулярного заболевания: перенесенных инсультов или субклинических эпизодов локальной церебральной ишемии, 3) наличие временной и причинно-следственной связи между поражением головного мозга сосудистой этиологии и когнитивными нарушениями.
Среди критериев сосудистой деменции наиболее труден для верификации временной; считается, что причинно-следственная связь имеется в случаях развития деменции в течение трех месяцев после инсульта. Кроме того, диагностика сосудистой деменции сложна из-за ее гетерогенности [193, 194].
В настоящее время остается наиболее взвешенной точка зрения профессора Н. В. Верещагина и соавт. [40]. С учетом международной классификации, предлагается рассматривать несколько форм сосудистой деменции: 1) мультиинфарктная деменция (КТ головного мозга выявляет множественные зоны инфарктов); 2) деменция, связанная с одиночными инфарктами в областях, наиболее значимых для интеллекта (КТ—инфаркты в зоне таламуса, медиобазальных отделах мозга); 3) деменция, связанная с диффузными изменениями белого вещества полушарий, а также с множественными лакунарными инфарктами (КТ—феномен—лейкоареоз: двустороннее диффузное или пятнистое снижение плотности белого вещества) или гиперинтенсивные перивентрикулярные очаги на МРТ в Т2-режиме.
Последняя форма с картиной лейкоареоза на КТ головного мозга характеризуется как субкортикальная артериосклеротическая энцефалопатия, которая была описана Бинсвангером в 1894 г. По современным представлениям, болезнь Бинсвангера – хроническое прогрессирующее сосудистое заболевание головного мозга, проявляющееся деменцией в сочетании с подкорковой, мозжечковой, псевдобульбарной, пирамидной симптоматикой, тазовыми расстройствами. Считают, что в основе данного заболевания лежит выраженный атеросклеротический процесс с первичным поражением белого вещества полушарий при сохранении его коры, которая находится в функционально неактивном состоянии из-за разобщения связей с ретикулярной формацией и зрительным бугром.
Анализ состояния когнитивных функций, проведенный у 450 пациентов в возрасте старше 65 лет через пять лет после госпитализации по поводу инфаркта головного мозга, выявил клинические проявления сосудистой деменции у 14 % обследованных больных [223]. Сосудистая деменция ассоциировалась с вовлечением в патологический процесс средней мозговой артерии, нейровизуализационными данными (лейкоареоз, множественные ишемические повреждения, кортикальные очаги), наличием сахарного диабета, атриальных фибрилляций, дисфазии, нарушением походки. Такие показатели, как старший возраст и низкий уровень образования, имели независимую корреляционную связь с наличием сосудистой деменции. У обследованных пациентов преобладал церебральный тромбоз (68 %), в 22 % выявлялась внутримозговая геморрагия, у 9 % – субарахноидальное кровоизлияние. Следовательно, развитие сосудистой деменции, которое в большинстве случаев связано с гипоперфузией определенных областей головного мозга, часто происходит в исходе ишемического или геморрагического инсультов. На рис. 6.1 представлена МРТ головного мозга пациента с сосудистой деменцией, развившейся после повторных ишемических инсультов.
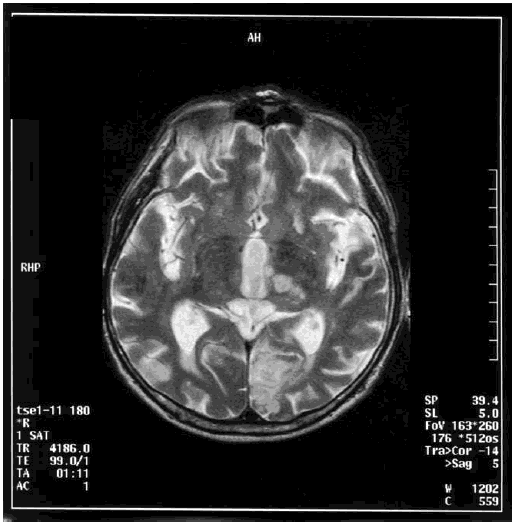
Рис. 6.1. МРТ головного мозга пациента с сосудистой деменцией
При разрыве аневризмы передней соединительной артерии, сопровождающемся субарахноидальным или паренхиматозным кровоизлиянием и вазоспазмом в системе передних мозговых артерий, развиваются выраженные когнитивные расстройства: нарушение памяти на фоне общих аффективных изменений личности с явлениями расторможенности и нарушением контроля над протеканием психических процессов, нередко с дезориентировкой во времени и пространстве и конфабуляциями [114]. Именно такая клиническая картина наблюдалась у пациента с массивным субарахноидальным кровоизлиянием с разрывом крупной мешотчатой аневризмы передней соединительной артерии, КТ-ангиография которого представлена на рис. 6.2.
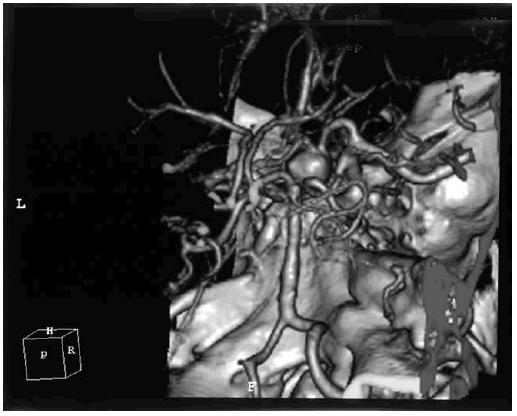
Рис. 6.2. КТ-ангиография с картиной массивного субарахноидального кровоизлияния у пациента с аневризмой передней соединительной артерии
Наличие артериовенозной мальформации левой лобной доли у пациента молодого возраста сопровождалось возникновением УКР и картиной симптоматической эпилепсии (рис. 6.3).
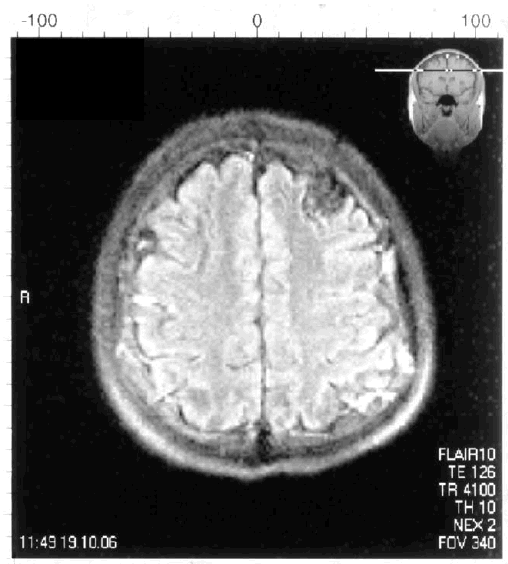
Рис. 6.3. Артериовенозная мальформация левой лобной доли у пациента молодого возраста с УКР
После инсульта у 2/3 пациентов с сосудистой деменцией отмечалось снижение качества жизни. Только 20 % больных, перенесших инсульт, не имели когнитивных нарушений. Однако наличие умеренного когнитивного расстройства у 50 % пациентов приводило к развитию сосудистой деменции в среднем через 1,5–2,5 года [396]. Для предотвращения этого необходимы раннее выявление и своевременная коррекция когнитивных расстройств у пациентов с сосудистыми заболеваниями головного мозга. Показано, что характер развивающихся когнитивных расстройств во многом определяется формой сосудистой деменции. При мультиинфарктной деменции нарушение исполнительных функций часто сочетается с афазией, амнезией, апраксией, агнозией. Деменция после стратегического инфаркта в области угловой извилины проявляется расстройствами поведения и визуально-пространственных функций, алексией, аграфией; при поражении таламуса – нарушениями памяти, сенсорным и моторным дефицитом, нарушением переработки информации. Пациенты с болезнью Бинсвангера страдают нарушением памяти, дефицитом внимания, исполнительных функций.
Особого обсуждения заслуживает вопрос о смешанной деменции. В клинической практике часто встречаются ситуации, когда признаки сосудистого и дегенеративного (БА, ДТЛ, ФТД) поражения головного мозга отмечаются у больного одновременно. В таких случаях речь идет о смешанной (сосудисто-дегенеративной) деменции [88]. Частота смешанной деменции увеличивается с возрастом. Клинико-патоморфологические исследования свидетельствуют, что в 40–50 % случаев БА выявляется смешанная деменция, при которой патогистологические изменения включают как постишемические кисты, так и сенильные бляшки, нейрофибриллярные клубки, характерные для нейродегенеративного заболевания. Во многих работах по смешанной деменции ее рассматривают как БА, течение которой ухудшилось под влиянием присоединения сосудистых факторов. Думается, что такой подход в целом оправдан, так как развитие БА определяется в основном генетическими факторами, имеет неуклонно прогрессирующий характер и может несколько трансформироваться при ассоциации с цереброваскулярным заболеванием. Подробно проблема взаимодействия БА и сосудистых факторов рассмотрена в работе [68].
6.3. Лечение сосудистой деменции
Установлено, что центральный холинергический дефицит является ведущим звеном патогенеза не только при болезни Альцгеймера, но и при сосудистой, смешанной деменции. Уменьшается число холинергических нейронов, количество Н-холинергических рецепторов на мембранах клеток и волокон в височной доле, особенно в гиппокампе, в теменной, лобной долях, в области базального ядра Мейнерта. Снижается активность ацетилхолинтрансферазы, под действием которой нейромедиатор ацетилхолин образуется в пресинаптических терминалях. Известно, что быстрое разрушение ацетилхолина происходит под действием ацетилхолинэстеразы (АХЭ). Тяжесть деменции коррелирует с выраженностью центрального холинергического дефицита по данным позитронно-эмиссионной томографии. Эти данные послужили основой для разработки новой стратегии ведения пациентов с сосудистой деменцией с использованием ингибиторов АХЭ, которые связываются с ацетилхолинэстеразой, блокируют ее и замедляют разрушение ацетилхолина, усиливая работу холинергических синапсов. Прошло более двадцати лет после первого сообщения Л. В. Саммерса (L. V. Summers) об эффективности ингибиторов АХЭ у пациентов с деменцией. С тех пор несколько миллионов больных с БА в мире получили такую терапию. К центральным ингибиторам АХЭ относятся такрин, ривастигмин и галантамин (реминил). Такрин обладает гепатотоксичностью, что затрудняет его использование в клинической практике. Способность ривастигмина ингибировать и бутирилхолинэстеразу может усиливать его побочный эффект на желудочно-кишечный тракт. В настоящее время широкое применение при деменциях альцгеймеровского типа, деменции с тельцами Леви, сосудистой деменции получил галантамин (реминил), который, в отличие от других ингибиторов АХЭ, еще активирует Н-холинорецепторы. В результате аллостерической модуляции Н-холинорецепторов, которую вызывает галантамин, происходит повышение чувствительности, увеличение количества функционирующих рецепторов, нарастание содержания кальция в нейронах. Выявлен положительный эффект галантамина при различных формах деменции не только на когнитивные функции, но и на повседневную активность, особенности поведения. У 84 пациентов со смешанной деменцией через один год после лечения галантамином в 71 % случаев отмечались улучшение или стабилизация когнитивных функций [296]. Показано, что при приеме галантамина в течение четырех лет в дозе 24 мг в день пациентами с легкой и умеренной деменцией когнитивное снижение было на 50 % меньше, чем ожидаемый когнитивный дефицит у нелеченных больных.

