5. Научившись делать анализ себе самому, потренируйтесь на своих домашних. Вы убедитесь, что труднее попасть чужим пальцем в точку теста, чем своим собственным.
Рассмотрим еще один важный вопрос – как правильно пользоваться глюкометром в смысле количества и времени ежедневных измерений.
Недавно мы получили письмо от матери семилетней девочки, заболевшей диабетом (1 тип). Желая точнее приблизиться к нормальным показателям, женщина измеряет сахар у дочери десять раз в день, в результате чего пальцы у ребенка исколоты. Она спрашивала, не появился ли в продаже неинвазивный глюкометр, и была готова платить за него любые деньги. Но, к сожалению, такого прибора с необходимой степенью надежности пока что нет.
В данном случае мы сталкиваемся с неправильной тактикой компенсации диабета. Измерение – очень простой акт, но сам по себе он не нормализует сахар. Необходимо овладеть гораздо более сложной методой – научиться согласовывать дозу инсулина с количеством углеводной пищи и скоростью, с которой тот или иной вид этой пищи повышает сахар при обычных физических нагрузках. Этого можно добиться при четырех-пяти анализах в день, а затем, когда режим будет установлен, снизить число измерений до двух-трех. Мы понимаем, что это гораздо более сложная задача, чем просто проверить сахар по глюкометру, но иного выхода нет.
Вообще говоря, тактика измерений зависит от их цели. В обычной ситуации, при уже установленном режиме питания, физических нагрузок и приема лекарств, достаточно измерять сахар утром (натощак) и вечером (перед сном). Можно делать это не ежедневно, а раз в три-четыре дня. Кроме того, сахар надо измерять в экстремальных (нештатных) ситуациях: при незапланированных физических нагрузках, в случае обильной еды (например, посещения ресторана), при приеме алкоголя в значительных дозах и т. д. В таких ситуациях вы измеряете сахар, чтобы скорректировать его избыток уколом инсулина, а недостаток – углеводной пищей (с последующей проверкой по глюкометру, не перебрали ли вы углеводов – может быть, понадобится еще одна корректировка).
Таковы цели измерений в обычных случаях. Но если вы собираетесь посетить врача и желаете представить ему информацию о своих сахарах самым подробным образом, вы должны провести структурный контроль гликемии: измерять сахар натощак, до приема пищи и через два часа после него (завтрак, обед и ужин, всего семь раз). Эти измерения нужно делать три-четыре дня, записывать дозу лекарства и количество хлебных единиц при каждом приеме пищи. Как видите, именно цель определяет тактику измерений.
В заключение отметим, что все используемые в настоящее время глюкометры и лабораторные анализы на сахар требуют прокола кожи и взятия пробы крови, и по этой причине называются инвазивными (от латинского слова «invasio» – «вторжение»). Во многих странах ведется работа над неинвазивными приборами, то есть такими, которые позволяют определять содержание глюкозы без проколов и выдавливания капли крови. Создание неинвазивного глюкометра – чрезвычайно важный вопрос, интересующий всех людей с диабетом. Эта проблема подробно рассмотрена в Приложении 3, в статье, опубликованной в журнале «Диабет. Образ жизни» за 2013 год, № 2 и 3.
4. Устройства для постоянного мониторинга сахара крови
В 2002. г в США появился в продаже прибор для контроля диабета – «Глюковоч» или глюкометрические часы, разработанный американской фирмой «Cygnus». Мы, авторы книги, и некоторые пациенты с диабетом 1 типа имели возможность ознакомиться с «Глюковочем» – вероятно, с первым экземпляром, появившимся в Петербурге. Этот прибор был предназначен для круглосуточного мониторинга сахара в крови, но оказался весьма неудобным в эксплуатации и к тому же дорогим. В предыдущих изданиях нашей книги мы подробно описывали «Глюковоч» и его недостатки, но теперь в этом нет необходимости – за минувшие годы появились гораздо более удобные и надежные устройства. Их значение оказалось настолько важным, как для медицинской науки, так и для пациентов, что некоторые врачи говорят о новом революционном методе контроля диабета. Чтобы понять это, обратимся к весьма распространенному устройству постоянного мониторинга (УПМ) – прибору Continuous Glucose Monitoring System (R) Gold американской компании «Медтроник» (в дальнейшем – CGMS, рис. 16.2).
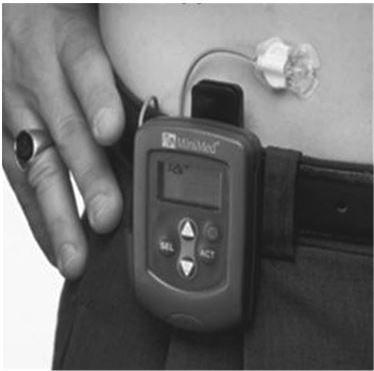
Рис. 16.2.
Система CGMS компании «Медтроник»
УПМ состоит из монитора, чувствительного сенсора и модуля для загрузки данных в компьютер. Монитор, небольшое устройство размером с пачку сигарет, крепится к поясу. С ним соединен сенсор, игла которого вводится под кожу, – точно так же, как игла или мягкая пластиковая канюля инсулиновой помпы. Прибор измеряет сахар в крови каждые 10 с и определяет среднее значение каждых тридцати таких замеров, то есть среднее за пять минут. За сутки накапливается 288 средних значений, которые можно переписать в компьютер и представить в виде таблицы и графика. Ясно, что такой график отражает очень подробно амплитуду колебаний глюкозы в течение суток, давая полную и достоверную картину того, что происходит с нашими сахарами во время и после еды, в промежутках между приемами пищи, в периоды ночного сна и физических нагрузок. Можно учесть все, вплоть до конфеты, съеденной в 12.00, и усилий по передвиганию шкафа между 16.15 и 16.20.
Мониторинг больных с помощью прибора CGMS показал, что даже в случаях вполне благополучных, когда болезнь считается компенсированной, пациенты около трети-четверти суток находились в состоянии гипер– или гипогликемии. Оговоримся сразу, что большей частью это состояния, всего лишь близкие к гипергликемии (особенно после еды) или к гипогликемии (особенно в период сна), то есть локальные повышения и понижения сахара. Однако случается и так, что глюкоза падает до 3,5 ммоль/л или поднимается до 17 ммоль/л и выше. Ясно, что такие детали, как колебания сахара через каждые пять минут, нельзя проследить с помощью глюкометра, и тут устройства типа CGMS незаменимы.
Недостатком системы CGMS является то, что для построения графика требуется компьютер, а оперативный контроль колебаний глюкозы затруднен. Однако для этого имеются более современные УПМ. Компания «Медтроник» выпустила два таких прибора: MiniMed Paradigm REAL-Time System (обычно используется в комплекте с помпой, см. главу 17) и MiniMed Guardian REAL-Time System. Компания «Abbott» предлагает УПМ Abbott FreeStyle navigator, компания «DexCom» – миниатюрное устройство DexCom Seven Plus, имеющее форму брелока (рис. 16.3). Эти устройства тоже состоят из монитора и сенсора, однако сенсор не требует введения иглы или канюли под кожу и не связан с монитором проводами. Уровень сахара определяется по содержанию глюкозы в межклеточной жидкости, а результат передается по радио в монитор, где данные накапливаются и могут быть выведены на дисплей численно и в виде графика. Так как монитор не связан с сенсором, его носят в кармане, и в любой момент имеется возможность взглянуть на его показания.

