– нехватка шеечной слизи;
– рубцовые изменения канала шейки матки;
– бесплодие по неизвестным причинам;
– проблемы с эякуляцией;
– отсутствие полового партнера (у женщин, мужья которых находятся в длительных отъездах или больны; у одиноких женщин и вдов).
Эта процедура чаще всего проводится на фоне индукции овуляции, потому что это повышает вероятность зачатия. Она состоит из следующих этапов:
– индукция овуляции;
– определение уровня ЛГ перед овуляцией;
– обработка образца спермы (свежей или замороженной);
– введение сперматозоидов через 24–36 часов после скачка ЛГ.
Проверка проходимости маточных труб рекомендована большинству женщин перед прохождением процедуры.
Успех внутриматочной инсеминации зависит от возраста женщины и качества спермы. Процент успешного возникновения беременности в одном месяце инсеминации представлен на графике ниже (Рис. 5).
При наличии некачественной спермы в последние годы проводят двойную инсеминацию, когда в полость матки вводят две порции спермы в течение нескольких часов.
При проведении ВМИ важно контролировать объем вводимой спермы, поскольку сперматозоиды в большом количестве могут разрушить оболочку яйцеклетки, что приведет к ее гибели. Благодаря современным технологиям некоторые показатели образца спермы можно улучшить (концентрацию, подвижность сперматозоидов), но при наличии очень плохой морфологии (меньше 4 %) внутриматочная инсеминация будет неэффективна.
В последние годы в ряде стран мира начали предлагать услуги сохранения спермы и яйцеклеток на случай внезапной смерти владельца, особенно для военнослужащих и людей тех профессий, которые сопряжены с высоким риском гибели. Такой вид презервации спермы и яйцеклеток не противопоказан в большинстве случаев. Если есть согласие владельца полового материала для использования его после смерти владельца, то препятствий со стороны закона не должно быть. В таких случаях сперма может использоваться для внутриматочной инсеминации или ЭКО.
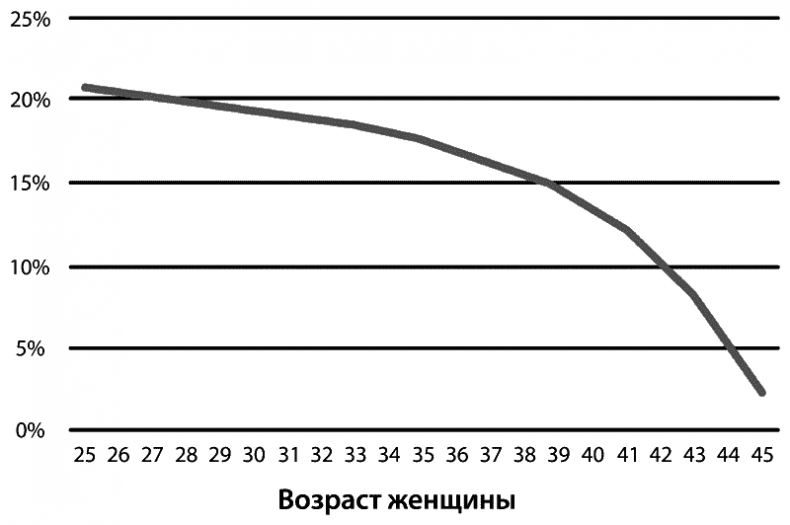
Рис 5. 5% успешного возникновения беременности в 1-м месяце инсеменации в зависимости от возраста женщины
В 2019 году в США и мировой общественностью врачей обсуждался случай, когда родители умершего сына пытались использовать его сперму для продолжения потомства в роду.
Молодой кадет военной академии получил травму во время катания на лыжах – перелом позвоночника и повреждение спинного мозга. Мужчина умер и был доставлен в больницу, где родители умершего потребовали получения спермы их сына, чтобы потом при помощи суррогатной матери получить внука для продолжения рода. Родители были выходцами из Китая, и для них вопрос продолжения рода был частью их культурных традиций и веры. Через суд родителям удалось получить разрешение сохранить сперму, но пока они ее не получили на руки. Как будет использоваться эта сперма в дальнейшем, неизвестно.
Но репродуктивная медицина не перестает удивлять возможностями иметь детей даже в тех случаях, когда кажется, что оно нереально.
Внутриматочная инсеминация – альтернатива дорогостоящему ЭКО. Ее успех зависит от возраста женщины и качества спермы. Некоторые клиники предлагают долгосрочное хранение спермы и яйцеклеток на случай гибели владельца. Такое потомство может быть получено при помощи суррогатного материнства.
Экстракорпоральное оплодотворение
Экстракорпоральное оплодотворение (ЭКО) часто называют «зачатием в пробирке». Оно стало неотъемлемой частью репродуктивной медицины. Предполагается, что около 8 млн детей рождены благодаря ЭКО, начиная с 1978 года.
Луиз Браун, день рождения которой считают днем рождения ЭКО и репродуктивной медицины, в 2018 году отметила свое 40-летие. Доктор Роберт Эдвардс, «отец» ЭКО, который упрямо проводил эксперименты с яйцеклетками и сперматозоидами, присутствовал на свадьбе Луиз. Она зачала естественным путем и родила сына в 2006 году.
На празднование 40-го дня рождения Луиз в Барселону (Испания) приехало 12 тысяч врачей со всего мира, которые приняли участие в конференции века по вопросам репродуктивной медицины.
Когда первый ребенок «из пробирки» был рожден, это вызвало неоднозначную реакцию людей, особенно верующих. Некоторые требовали у главы католической церкви и ряда других религиозных деятелей проклясть родителей и девочку, не видя за этим экспериментом простого человеческого желания иметь детей. Родители Луиз страдали бесплодием 9 лет.
Мало кто знает, что работа над разработкой ЭКО не только не финансировалась, но чаще всего запрещалась. За попытку соединить в пробирке сперму и яйцеклетку в 1973 году американского врача Ландрума Шеттлса из университета Колумбии некоторые коллеги не только подвергли критике и гонению, но пытались отправить за решетку. Спасло доктора только то, что на седьмой день заседания суда в 1978 году в Англии родился первый ребенок «из пробирки».
Сегодня ЭКО – это спасение для многих семейных пар, которые не способны зачать детей естественным путем. Легко осуждать эту процедуру всем тем, кто получил желаемое количество детей или хотя бы одного ребенка естественным путем, но неизвестно, как бы вели себя эти семейные пары, если бы по каким-то причинам они оказались бесплодными. Хотя проведение ЭКО сопровождается созданием высоких доходов репродуктивным клиникам, но если достигается желаемый результат, то есть родится долгожданный ребенок, то это кардинально меняет жизнь людей в лучшую сторону.
ЭКО проводится по следующим показаниям:
– трубный фактор бесплодия;
– мужской фактор бесплодия;
– эндометриоз (с эндометриомой);
– нарушение функции яичников;
– бесплодие по неизвестной причине.
Два фактора, которые учитываются в проведении ЭКО, – это возможность выносить и родить ребенка и опасность этой процедуры для женщины (будущей матери) и ее ребенка.
Таким образом, противопоказания для проведения ЭКО могут быть следующие:
– несовершеннолетие женщины и/или мужчины;
– соматические и психические заболевания, при которых беременность противопоказана;
– врожденный или обретенный анатомический дефект матки с нарушениями в полости матки (в этом случае женщина может стать донором яйцеклеток и воспользоваться услугами суррогатной матери);
– опухоли яичников (это относительное противопоказание; при некоторых опухолях ЭКО может быть проведено);
– доброкачественные опухоли матки, требующие оперативного лечения;

