Г. Селье выделял в стрессе два его вида – эустресс и дистресс. Эустресс приводит к успешной адаптации, дистресс – к повреждению и даже танатогенезу. Меерсон Ф. З. и Пшенникова М. Г. (1988) считали, что все системы организма, участвующие в реализации стресса, условно можно поделить на стресс-реализующие и стресс-лимитирующие. От их взаимодействия, по мнению ученых, и зависит исход стрессорной реакции.
Другими словами, стрессорные повреждения у спортсменов, в т. ч. и сердца, а зачастую – прежде всего сердца, происходят при избыточности, недостаточности или несогласованной работе стресс-реализующих и стресс-лимитирующих систем организма спортсмена, участвующих в адаптации к тренировочному и психоэмоциональному стрессу, и связаны со следующими причинами.
1. Излишней реакцией стресс-реализующих систем, например, токсико-гипоксическим действием гормонов надпочечников в виде излишней симпатической и стероидной агрессии на миокард, вплоть до развития нарушений ритма сердца, сократительной способности миокарда, а также некоронарогенных некрозов, описанных еще Г. Селье.
2. Недостаточной реакцией стресс-реализующих систем, в связи с чем не формируется структурный след адаптации в виде изменений морфологии и функции ССС и не возникают новые связи между регулирующими системами организма, что провоцирует патологические изменения в сердце. Так, недостаточное глюкокортикоидное обеспечение организма при адаптации к физической нагрузке сопровождается накоплением в кардиомиоцитах натрия, воды, ведет к гипокалигистии и гиперкальцигистии, активации процессов перекисного окисления липидов и, в конечном счете, – к разрушению кардиомиоцитов, а также к патологическим электрофизиологическим изменениям. При недостаточности вегетативного обеспечения может возникнуть синдром слабости синусового узла, брадизависимые нарушения ритма сердца.
3. Недостаточностью стресс-лимитирующих систем организма, что также способствует развитию излишней стресс-реакции.
В любом случае, необратимым, крайним вариантом развития СКМП становится разрушение кардиомиоцитов под действием физического и психоэмоционального стресса спортивной деятельности и формирование на их месте фиброза миокарда (как очагового, так и диффузного), который, как было показано выше, может стать проаритмогенным субстратом и способствовать развитию жизнеопасных нарушений ритма сердца и даже ВСС.
Этот процесс является проявлением не только общебиологических закономерностей, но и физических, в частности известного закона теории упругости, открытого в 1660 г. английским ученым Робертом Гуком и названного его именем. В соответствии с данным законом, степень деформации, возникающей в физическом теле, пропорциональна приложенной к этому телу силе: ∆L = F/k, где: ∆L – степень изменения тела (степень функциональных и/или органических изменений органов и систем), F – приложенная сила (спортивные и соревновательные нагрузки, внетренировочный стресс), k – коэффициент упругости тела (резервы организма). Таким образом, изменения в организме спортсмена в результате тренировки будут прямо пропорциональны напряжению, которое испытывает организм атлета, и обратно пропорциональны его резервным возможностям.
К счастью, срыв адаптации, приводящий к патологическим реакциям у спортсмена, – явление относительно редкое.
3.3.2. Клинические проявления и факторы риска стрессорной кардиомиопатии
Многолетний личный опыт обследования более 5000 спортсменов на разных этапах спортивной подготовки, изучение актов вскрытия спортсменов, внезапно умерших от острой сердечно-сосудистой недостаточности, дают основания утверждать, что наиболее часто стрессорная кардиомиопатия, как и случаи ВСС, отмечаются в видах спорта, тренирующих выносливость (высокая частота патологии отмечена также в футболе). У мужчин частота развития СКМП составляет 1,7–6,2 %, у женщин – 0–2,7 %, в зависимости от вида спорта, этапа спортивной подготовки.
Как правило, хронические формы СКМП отмечаются при стаже спортивной деятельности 10 и более лет, начиная с этапа специализации спортивной подготовки. Развитие патологии на более ранних этапах, в 12–13-летнем возрасте – явление крайне редкое (менее 0,1 %). Поэтому причины сердечно-сосудистых расстройств у спортсменов этого возраста, если таковые выявляются, как правило, не связаны с СКМП. Однако, по мере интенсификации нагрузок на следующих этапах спортивной подготовки, допуск детей с ССЗ к занятиям спортом впоследствии вполне может привести к тому, что к существующему заболеванию присоединится еще и СКМП – в силу неполноценности стресс-лимитирующих кардиопротективных эндогенных систем.
К явным клиническим проявлениям СКМП, которые легко выявить при стандартном углубленном обследовании спортсменов (УМО), согласно приказу МЗ РФ № 1144н, относятся те же изменения, которые были описаны выше в зарубежных публикациях:
1) недифференцированная выраженная гипертрофия миокарда;
2) нарушения ритма сердца, связанные с интенсивной мышечной деятельностью;
3) нарушения процессов реполяризации (отрицательные зубцы Т на ЭКГ в двух и более отведениях).
Ниже приводятся данные проведенного нами согласно порядку УМО обследования 2245 спортсменов (1183 мужчины и 1062 женщины), тренирующих преимущественно качество выносливости и находящихся на этапах: 1) спортивной специализации (1274 чел.); 2) совершенствования спортивного мастерства (776 чел.); 3) высшего спортивного мастерства и спортсменов сборных команд (195 чел). Целью исследования было выявление у спортсменов проявлений СКМП и их зависимости от пола и стажа спортивной деятельности спортсмена. С учетом крайне редкого выявления сердечной патологии на первых этапах спортивной подготовки и отсутствия соревновательной деятельности на оздоровительном этапе соответствующие контингенты спортсменов в выборочную совокупность изначально не включались. Помимо этого, в нее не вошли также спортсмены, у которых по результатам УМО были выявлены любые кардиологические заболевания. Обобщенные результаты исследования представлены в таблице 13.
Таблица 13
Распространенность клинических признаков СКМП у спортсменов (в зависимости от пола и этапа спортивной подготовки)
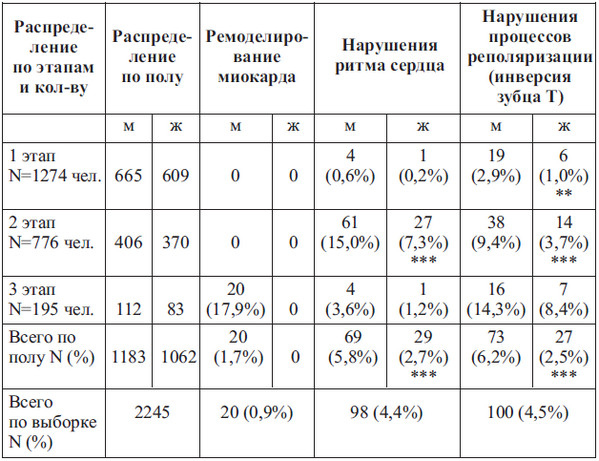
Примечание: N – количество спортсменов с распределением по полу, стажу спортивной деятельности и характеру проявлений СКМП; ** – р<0,01, *** – р<0,001.
Ремоделирование миокарда. По данным эхокардиографии ни у одного из 2245 спортсменов не было выявлено толщины стенки левого желудочка более 12 мм – ни у мужчин, ни у женщин. Однако в соответствии с рекомендациями Европейской ассоциации кардиологов по предсоревновательному скринингу спортсменов (Maron B. J. et al., 2015), у 7 спортсменов была выявлена эксцентрическая гипертрофия, у 4 – концентрическая гипертрофия, а у 9 спортсменов – концентрический тип ремоделирования. Все эти случаи изменения геометрии сердца были выявлены только у спортсменов мужского пола, находящихся на этапе высшего спортивного мастерства, и составили в данной группе 17,9 % (1,7 % от численности всех обследованных мужчин и 0,9 % – в целом по выборке). Данные спортсмены, как правило, имели также другие патологические признаки (нарушения вегетативной регуляции сердца, диастолической функции миокарда, патологические изменения на ЭКГ).

