При переломах костей нижней трети предплечья шину длиной от локтевого сустава до концов пальцев накладывают в виде желоба на ладонную поверхность предплечья и кисти. Кистью пострадавший зажимает плотный ватно-марлевый ком.
Переломы позвоночника, особенно в шейном и грудном отделах, становятся особенно опасными и тяжелыми, когда они сопровождаются повреждениями спинного мозга. Происходят эти переломы в результате падения с высоты, сдавливании тяжестью. Оказывать помощь таким пострадавшим необходимо вдвоем.
Признаки: болезненность в области остистых отростков, резкая болезненность, а часто и невозможность движении в области позвоночника, может быть выпячивание (горб) в области остистых отростков.
Если при переломах сдавлен спинной мозг, то могут появиться нарушения движений и чувствительности конечностей ниже места перелома, расстройства функций тазовых органов (задержка мочи и кала).
Первая помощь. Следует соблюдать особую осторожность при поднимании и переноске пострадавшего – не допускать сгибания позвоночника (!), так как при этом может пострадать неповрежденный спинной мозг или сдавливание его может усилиться.
Для обеспечения полной неподвижности позвоночника пострадавшего укладывают лицом вверх на ровную твердую поверхность (на широкую доску, снятую с петель дверь или деревянный щит) и привязывают (рис. 11).

Рис. 11. Фиксация пострадавшего при переломе позвоночника
При повреждении шейного отдела позвоночника пострадавшего укладывают на спину на жесткую поверхность, а голову и шею фиксируют с помощью ватно-марлевого воротника (рис. 12).
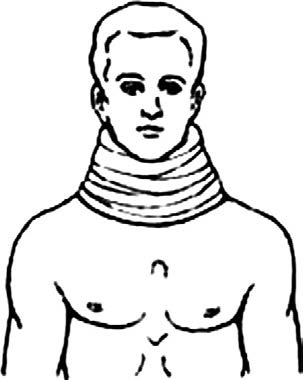
Рис. 12. Иммобилизация шейного отдела позвоночника ватно-марлевым воротником
Переломы костей таза возникают при сильном сдавливании таза, например, между стеной и движущимся транспортом, между буферами вагонов, при падении с высоты и т. п.
Переломы бывают самыми разнообразными и нередко сопровождаются повреждениями тазовых органов (мочевого пузыря, прямой кишки и мочеиспускательного канала).
Признаки: пострадавший не может стоять, ходить, а лежа не может поднять вытянутую ногу; в области перелома появляется припухлость и значительная болезненность; бывают кровоизлияния в паховой области и промежности.
Пострадавшие обычно лежат в позе «лягушки», т. е. на спине с разведенными ногами, полусогнутыми в тазобедренном и коленном суставах. Переломы костей таза, особенно когда они сопровождаются повреждением внутренних органов, могут вызвать общее тяжелое состояние пострадавшего (шок).
Пострадавшего необходимо бережно положить на щит (или снятую дверь), широким полотенцем или простыней стянуть таз и верхние отделы бедер, не меняя вынужденной позы. Необходима срочная транспортировка в таком положении в медицинское учреждение.
Переломы ключицы. Они возникают от удара, при падении вперед или на вытянутую руку.
Признаки: ключица становится как бы короче, болезненность при ощупывании области перелома, под кожей можно прощупать (осторожно!) острые края костных отломков, плечо и вся рука опущены книзу, движения верхней конечности ограничены.
Первая помощь. Иммобилизация производится следующим образом: в подмышечную впадину кладут большой ком плотно сжатой ваты; руку сгибают в локте и плотно прибинтовывают к туловищу; предплечье подвешивают на косынке. Можно применить повязку Дезо.
Переломы ребер. Возникают от непосредственного удара или сдавления грудной клетки. Чаще встречаются переломы в области 4—10-го ребер, при этом возможны повреждения внутренних органов груди.
Признаки: резко выраженная боль в месте перелома, усиливающаяся при вдохе, кашле, чихании и движениях грудной клетки. Больные стараются дышать поверхностно, боятся кашлять. Если при переломах ребер повреждена плевра и легкое, под кожей скапливается воздух (подкожная эмфизема). В этих случаях при ощупывании под кожей ощущается потрескивание пузырьков воздуха. Иногда бывает кровохарканье.
Первая помощь при закрытых переломах ребер состоит в наложении тугой круговой повязки (из бинтов, полотенца или лейкопласта) на грудную клетку на нижнюю половину грудной клетки с целью ограничения дыхательных движений (рис. 13). Для уменьшения болей можно дать пострадавшему таблетку анальгина. Перевозить больного нужно в полусидячем положении.
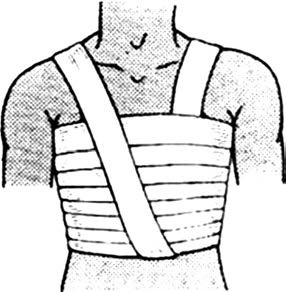
Рис. 13. Фиксирующая бинтовая повязка при переломе ребер
2.5. Первая помощь при острых состояниях
2.5.1. Острые отравления
Отравление – заболевание, развивающееся при попадании в организм химических веществ в токсических дозах, способных вызвать нарушение жизненно важных функций и создающих опасность для жизни.
Преимущественное распространение имеют бытовые отравления, включающие несчастные случаи, – при ошибочном приеме внутрь бытовых химикалий, инсектицидов, медикаментов и т. д.; при их неправильном использовании и хранении в посуде из-под алкогольных и других напитков; алкогольные интоксикации и суицидальные отравления, предпринятые умышленно психически неуравновешенными лицами.
К случайным бытовым отравлениям относятся биологические интоксикации, развивающиеся при укусах ядовитых насекомых и змей, а также пищевые отравления.
Особое место занимают производственные отравления, которые, в отличие от бытовых, имеют преимущественно хронический характер и возникают при несоблюдении правил техники безопасности на химических предприятиях, в лабораториях.
Особенно опасны детские отравления, когда маленькие дети, привлеченные внешним видом лекарств или их упаковкой, глотают ярко окрашенные, нередко покрытые сахаром, таблетки.
Поступление токсического вещества в организм возможно не только через рот, но и через дыхательные пути (ингаляционные отравления), незащищенные кожные покровы и слизистые оболочки, путем инъекций или введения в прямую кишку, влагалище, наружный слуховой проход.
Оказание ПДП должно быть направлено на следующее:
1) прекращение поступление токсического вещества;
2) удаление яда из организма;
3) уменьшение действия токсического вещества;
4) поддержание основных жизненно важных функций организма.
Методы активной детоксикации организма. При отравлениях токсическими веществами, принятыми внутрь, обязательным и экстренным мероприятием является промывание желудка через зонд. Если больной в коме (при отсутствии кашлевого и глоточного рефлексов), то промывание желудка производят только после предварительной интубации трахеи трубкой с раздувной манжетой. При тяжелых формах отравлений промывание желудка проводят повторно, 3–4 раза, в первые – вторые сутки после отравления. Это делается в связи с резким снижением всасывания (резорбции) в ЖКТ, где может депонироваться значительное количество невсосавшегося токсического вещества. После первого промывания желудка через зонд следует ввести слабительное средство (100–150 мл 30 %-го раствора сульфата натрия или 1–2 столовые ложки вазелинового масла).

