Источник инфекции: больные (особенно опасные в период лихорадки) и носители.
Механизм передачи: фекально-оральный, а также воздушно-капельный. Факторами передачи служат зараженное испражнениями молоко и вода, предметы обихода и руки, загрязненные носоглоточными выделениями, а также воздух.
На один выраженный случай заболевания приходится 100–200 бессимптомных. В основном полиомиелитом болеют дети дошкольного возраста.
Инкубационный период: 3—21 сут.
Клинические проявления: повышение температуры, головная боль, слабость, недомогание, кашель и насморк, расстройство кишечника, ригидность (напряжение) мышц затылка. Затем развиваются асимметричные параличи, чаще нижних конечностей. Летальность от полиомиелита составляет 2—10 %. Заболевание ведет к инвалидности; переболевшие нуждаются в ортопедической помощи.
Профилактика: активная иммунизация с двух месяцев жизни; раннее выявление и изоляция заболевших; проведение санитарно-гигиенических мероприятий, аналогичных тем, что применяются при всех кишечных инфекциях.
Столбняк
Столбняк – острая инфекционная болезнь, характеризующаяся поражением ЦНС и проявляющаяся судорогами скелетных мышц.
Столбняк относится к типичным раневым инфекциям и обладает высокой летальностью (35–70 %).
Возбудитель: столбнячная палочка, строгий анаэроб, в виде спор может сохраняться в почве до 10 лет.
Источник инфекции: лошади и другие травоядные, а также люди, в кишечнике которых без вреда для хозяина может существовать вегетативная форма столбнячной палочки. В районах с развитым животноводством обсемененность почвы возбудителем столбняка составляет от 25 до 100 %, в летнее время возбудитель может в почве размножаться. Больные (человек или животное) не заразны.
Механизм передачи: контактный – столбнячная палочка проникает в организм человека через поврежденную кожу. Факторами передачи служат навоз, фекалии, почва и уличная пыль, содержащие споры, а также зараженные ими одежда, обувь, ветки деревьев, корнеплоды, фрукты и т. п.
Столбняк распространен повсеместно, встречаясь спорадически. Восприимчивость людей к инфекции всеобщая, перенесенное заболевание не оставляет иммунитета, болеют чаще всего сельские жители, особенно дети до 14 лет и в летне-осенний период.
Инкубационный период: 4—21 сут., но не более 1 мес.
Клинические проявления: предвестниками заболевания считаются тянущие боли вокруг раны, напряжение и подергивание мышц. Затем появляются напряжение и судороги жевательной (тризм) и мимической (сардоническая улыбка) мускулатуры. Судороги быстро распространяются на мышцы затылка, спины, живота и конечностей, тело больного дугообразно изгибается – развивается опистотонус (рис. 18). Судороги длятся несколько минут, причем могут быть спровоцированы незначительным раздражением (шумом, прикосновением, дуновением ветра, сотрясением пола) и сильно истощают больного. Температура повышается, но сознание сохраняется.
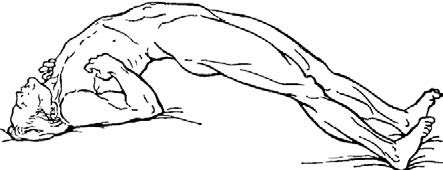
Рис. 18. Опистотонус – состояние при столбняке
От паралича дыхательной мускулатуры может наступить смерть.
Первая помощь: срочная госпитализация больного в реанимационное отделение.
Профилактика:
• активная иммунизация детей вакциной АКДС в соответствии с календарем прививок;
• введение противостолбнячной сыворотки непривитым людям в случае травмы;
• после первичной обработки ран обязательное обращение в травмпункт;
• ношение обуви в сельской местности при работе на огороде и в саду;
• разъяснительная работа среди населения.
4.7. Основы этиологии, патогенеза и профилактики кишечных инфекций
Брюшной тиф
Брюшной тиф – острая инфекционная болезнь, характеризующаяся циркуляцией возбудителя в крови, интоксикацией организма, поражением тонкого кишечника и лимфоидной ткани печени и селезенки.
Возбудитель: брюшнотифозная палочка, довольно устойчивая во внешней среде: в стоячей воде и выгребных ямах сохраняется до 30 дней, в текущей воде – 5—10 сут, в речном льду может перезимовывать; на овощах и фруктах она живет 5—10 сут., в масле, сыре и мясе – до 3 мес. При нагревании до 50 °C палочка погибает через 1 ч, при 60 °C – через 30 мин, при кипячении исчезает моментально.
Источник инфекции: больной человек или бактерионоситель. Носительство может длиться годами, особенно у лиц, страдающих заболеваниями печени и желчного пузыря. Возбудитель выделяется с фекалиями и мочой во время болезни, а у 10 % переболевших в течение последующих 3 мес, причем у 3–5 % из числа последних отмечается пожизненное носительство.
Механизм передачи: фекально-оральный. Факторами передачи служат вода, пищевые продукты, загрязненные руки и предметы бытовой обстановки, переносчиками могут быть и мухи. Наиболее важный фактор – вода открытых водоемов и колодцев, используемая для питья и бытовых нужд, загрязненная неочищенными сточными хозяйственно-фекальными водами. Из продуктов самым опасным считается молоко, а также холодные закуски, в том числе заливные блюда, кремы, мороженое, салаты из овощей.
Заболевание встречается повсеместно, восприимчивость людей к брюшнотифозному возбудителю очень высока. Заболевание оставляет стойкий иммунитет.
Инкубационный период: от 6–8 до 25 сут.
Клинические проявления: постепенное начало – в течение недели появляются слабость, утомляемость, умеренная головная боль, адинамия. Затем температура достигает максимума, головная боль усиливается, снижается или утрачивается аппетит, нарушается сон (сонливость днем, бессонница ночью), характерна заторможенность больных. К началу 2-й недели у заболевших возможно наступление помрачнения сознания и бред, лицо становится бледным, кожа сухая и горячая, на передне-боковой поверхности грудной клетки и живота появляется мелкая (в виде красных пятнышек с четкими границами) сыпь, которая держится до 5 сут.
Нередко отмечается брадикардия и снижение АД. Наблюдаются характерные проявления со стороны органов пищеварения:
• сухость и утолщение языка, который обложен серовато-бурым налетом, вздутие живота («как подушка»);
• жидкий стул, напоминающий гороховый суп, постепенно сменяется запорами.
Осложнения: прободные язвы кишечника с развитием перитонита, кишечное кровотечение.
Противоэпидемические мероприятия: выявление больных брюшным тифом из числа лиц с лихорадкой, их изоляция и обязательная госпитализация; разобщение и удаление лиц, соприкасавшихся с больным, из детских учреждений и предприятий, связанных с обеспечением населения продуктами питания и водой; текущая и заключительная дезинфекция в очаге заболевания.

