Эффект ноцебо – такое же следствие проводимой мозгом коррекции ощущений с помощью дополнительной информации, как и эффект плацебо. Только вызван он отрицательными ожиданиями. Не удивительно, что эта ручка крутится в обе стороны.
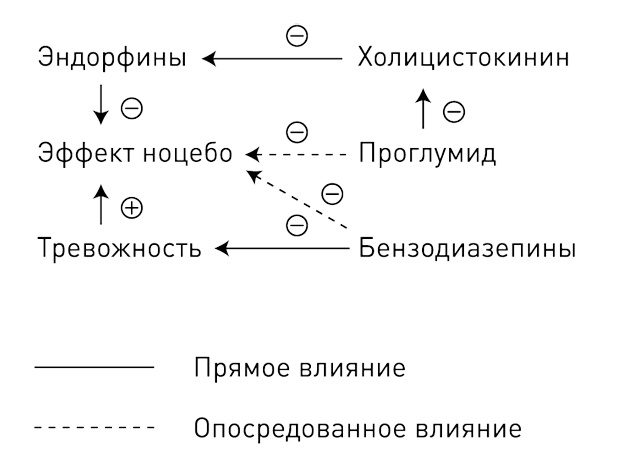
Эффект ноцебо четко связан с повышенной тревожностью. Прием успокоительных препаратов, например бензодиазепинов, его блокирует. Так же действует проглумид, блокирующий холецистокинин, который в свою очередь подавляет эндорфины. При этом собственного болеутоляющего эффекта у бензодиазепинов и проглумида нет.
В то время как бензодиазепины устраняют и тревожность, и эффект ноцебо, проглумид действует только на последний. Это может говорить о том, что тревожность стимулирует выброс холецистокинина, подавляющего эндогенные опиоиды. А проглумид снимает этот блок.
На пути изучения этого феномена встают естественные этические ограничения. В клинических испытаниях на больных пациентах экспериментальное усиление боли недопустимо. И даже в лабораторных условиях у здоровых добровольцев изучение эффекта ноцебо предполагает, что мы искусственно вызываем у участников эксперимента стресс, повышенную тревожность, причиняя им вред.
Однако существующего понимания того, что ожидания могут значительно влиять на интерпретацию пациентами симптомов, уже достаточно, чтобы врачи учитывали это в практике. Не менее важно помнить об этом в клинических экспериментах, где неодинаковые ожидания в сравниваемых группах могут перевернуть результат с ног на голову.
Глава 5
Ослепление
Роль плацебо в клинических экспериментах
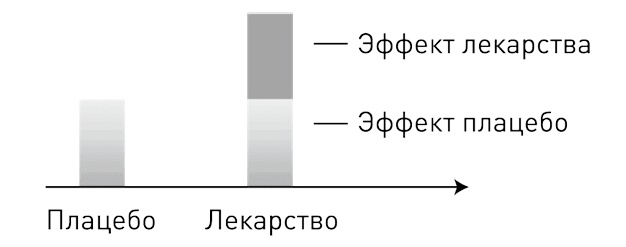
Контролируемый эксперимент требует, чтобы группы отличались только лечением. Однако если одна группа явно получает лекарство, а вторая не получает ничего, ожидания пациентов в них будут разными. Это приведет к разнонаправленным эффектам плацебо и ноцебо и может стимулировать чрезмерно оптимистичные ответы из вежливости. По окончании эксперимента мы рискуем сделать ошибочный вывод, что разница в группах вызвана лечением.
Чтобы очистить эффект изучаемого лекарства от эффекта плацебо, мы должны уравновесить ожидания в группах. И единственный возможный способ это сделать – обмануть
[73] пациентов. Если никто из них не знает, что именно он получает, лекарство или пустышку, ожидания в группах будут одинаковыми, а значит, и наблюдаемую разницу в самочувствии можно отнести на счет медицинского вмешательства
[74].
Такой намеренный обман пациента называют ослеплением. Именно эта роль отведена плацебо в современных клинических испытаниях. Именно это проделал Джон Хайгарт, когда сравнивал металлические вытягиватели не с отсутствием лечения, а с крашеными деревянными. Исследование с использованием ослепления называется слепым.
Чтобы плацебо хорошо справлялось со своей задачей, оно не должно ничем отличаться от лечения, эффективность которого мы изучаем. В клинических испытаниях лекарств обычно применяют таблетку лактозы
[75], изготовленную так, чтобы ее нельзя было отличить от проверяемого лекарства ни на вид, ни на вкус. Если лекарство вводится инъекционно, то используют нейтральный физиологический раствор, при необходимости подкрашенный. Красители при этом должны быть нейтральными, без собственного биологического действия, способного исказить результат сравнения групп.
Если у проверяемого лекарства есть побочные эффекты, которых нет у пустышки, это может стать для пациента подсказкой. В таких случаях применяют активное плацебо, содержащее вещества, которые не влияют на исход лечения, но вызывают похожие побочные эффекты. Впервые этот прием был использован в 1964 году: чтобы скопировать побочные эффекты фенотиазина, в пустышку добавляли небольшие дозы фенобарбитала и атропина.
В клинических испытаниях, оценивающих действенность хирургического вмешательства, используют псевдооперации. Попавших в контрольную группу пациентов погружают в наркоз, делают им разрез и зашивают, не совершая больше никаких хирургических манипуляций. Полная имитация операции нужна в этом случае не только для эффективного ослепления, но и чтобы исключить воздействие на течение болезни неспецифических факторов – хирургической раны или наркоза. Благодаря слепым клиническим экспериментам удалось показать абсолютную бесполезность нескольких очень популярных операций. Например, трансплантация дофамин-продуцирующих клеток в головной мозг пациентов с болезнью Паркинсона оказалась не только неэффективной, но и потенциально опасной.
При проверке физиотерапевтических приборов в качестве плацебо обычно используют не включенный в розетку аппарат. Такое сравнение показало, что ультразвуковая терапия при остром растяжении лодыжки не работает. В психотерапии в качестве плацебо используют беседу пациента с психотерапевтом на нейтральные темы. Хотя такое решение спорно: создание идеального плацебо в психотерапии в принципе труднодостижимо
[76].
История ослепления
Ослепление как способ отделить реальные феномены от плодов воображения впервые было применено за полтора десятка лет до эксперимента Хайгарта. Случилось это во Франции, во времена повального увлечения месмеризмом.
Антон Франц Месмер, давший этому феномену свое имя, родился в Германии в 1734 году. Получив медицинское образование и защитив диссертацию на тему “Влияние планет на человеческое тело”, он работал в Вене обычным, вполне преуспевающим врачом – до тех пор пока увлечение электричеством не изменило его жизнь раз и навсегда. В 1774 году Месмер принялся пробовать на своих пациентах различные электромагнитные методы собственного изобретения. Например, давал принять внутрь порошок железа, а затем водил по телу больного магнитами. Пациенты красочно описывали свои ощущения, что укрепляло Месмера в убеждении: человеческие тела работают благодаря животному магнетизму, подобному текущей по телу невидимой жидкости.




