Разница между митральным и аортальным клапанами становится важной, когда у больного есть более общая проблема «протечки» или регургитирующий митральный клапан, такой как был у Фрэнка Валлаха.
В большинстве случаев «протечка» митрального клапана может быть устранена и не требует замены всего клапана, но бывают случаи, когда этого сделать нельзя. И вы должны действовать как свой собственный адвокат, чтобы убедиться, что получите самое лучшее лечение. По сравнению с больными, которым заменили митральный клапан, те, кому просто устранили «протечку», как правило, живут дольше и менее подвержены снижению функции сердца, тромбообразованию, инсультам и сердечным инфекциям. Кроме того, после такой операции прием варфарина не является обязательным.
Наиболее частой причиной «протечки» митрального клапана бывает пролапс, который означает, что клапан несколько ослабленный или вялый. В то время как у 2 % всех людей имеется пролапс митрального клапана, только несколько случаев прогрессирует до состояния значительной «протечки», которая требует хирургического вмешательства. Но если у вас действительно есть пролапс митрального клапана и серьезная «протечка», вам нужно найти хирурга, который отвечает трем критериям: он (или она) должен иметь 90 % или более успешных операций, должен иметь крайне низкую смертность при операции (менее 1 %) и должен быть обучен работать менее инвазивными методами. Если ваш хирург не может обеспечить такого рода показатели, вы должны двигаться дальше, чтобы найти того, кто сможет.
Стоит изучить возможности менее радикального подхода к восстановлению митрального клапана. Многие пациенты, которым требуется операция только на митральном клапане, являются кандидатами для восстановления клапана через небольшой разрез в груди справа. При таком подходе для подключения человека к аппарату искусственного кровообращения используются артерии и вены на ноге (бедренные артерия и вена). Кровь перекачивается из аппарата искусственного кровообращения в артерию на ноге и доставляется к мозгу (в отличие от обычного направления кровотока). Если в бедренной артерии или аорте имеются бляшки, поток крови способен выбить кусочек кальция и перенести его в мозг, где он может вызвать инсульт. Поэтому перед операцией делают КТ-сканирование для определения, находится ли пациент в группе риска при минимально инвазивной операции; этим больным сделают стандартную стернотомию, которая для них безопаснее.
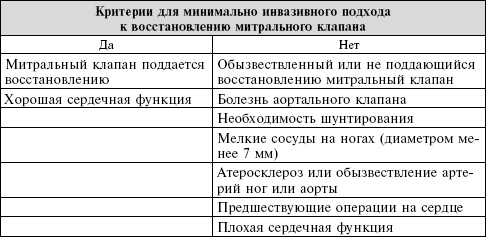
Отбор пациентов – это ключ к тому, чтобы сделать менее инвазивную хирургию безопасной и эффективной.
Вы со своим хирургом должны рассмотреть ее, только если она вам подходит.
Преимущества менее инвазивной хирургии включают лучший косметический результат, меньшую потерю крови и более быстрое выздоровление. Мы иногда сталкиваемся с пациентами, которые концентрируют все свое внимание только на размере разреза. Не забывайте, зачем вы приходите к кардиохирургу. Если хирург говорит, что менее инвазивный подход также и менее безопасен, не настаивайте на нем. Это не пластическая хирургия, где результат определяется красотой разреза.
Бдительность в больнице
Сразу же после операции на сердце вас доставят в реанимацию, лучшее место, где можно внимательно наблюдать за вами. Пока вы находитесь в отделении интенсивной терапии, частота сердечных сокращений, дыхания, артериальное давление, количество мочи, анализы крови, рентген грудной клетки и множество других данных будут непрерывно оцениваться, чтобы убедиться, что в критические первые послеоперационные часы не возникает никаких проблем. Медсестры, обслуживающий персонал, специальные врачи, называемые интенсивистами, а также ваш хирург будут получать поминутные отчеты о ваших успехах.
ПОДГОТОВКА К ОПЕРАЦИИ
В большинстве случаев операция на сердце не является неотложной. Это дает вам время для подготовки, и у нас есть несколько советов, какие шаги можно предпринять, чтобы повысить успех вашей операции. Ваш врач может попросить вас прекратить прием некоторых лекарственных препаратов, которые вызывают кровотечение по крайней мере за пять дней до операции; это ибупрофен (мотрин, адвил), напроксен (алив) и аналогичные обезболивающие. Тайленол принимать можно. Также прекратите прием безрецептурных добавок, так как некоторые из этих препятствуют свертыванию крови.
Бросайте курить. Активные курильщики имеют 30 %-ный риск легочных осложнений после операций на сердце. Если вы бросите курить, то можете сократить этот риск в два раза. Кроме того, курильщики проводят в два раза больше времени на аппарате искусственного дыхания. Никому не нравится дышать через трубку, вставленную в горло. Сделайте себе одолжение и бросайте курить, в идеале по крайней мере за два месяца до операции, и вы сведете к минимуму эту неприятность.
Скромное потребление алкоголя – бокал вина или бутылка пива вечером перед операцией – не повлияет на ее результат. Но если вы регулярно выпиваете более двух порций спиртных напитков в день или сильно напиваетесь время от времени (подвержены запоям), будьте честны и скажите об этом вашему врачу.
Такая информация поможет вашему врачу избавить вас от абстинентного алкогольного синдрома после операции, который может привести к серьезным осложнениям и даже смерти.
Если у вас избыточный вес и состояние вашего сердца позволяет (аномалия митрального клапана, стабильная ишемическая болезнь сердца), получите разрешение врача и продолжайте умеренно делать физические упражнения перед операцией. Это поможет вам сбросить вес, что снизит риск операции и ускорит ваше выздоровление.
Эмоциональная подготовка тоже будет полезна. Специализированные интернет-сайты позволят вам пообщаться с бывшими пациентами, которые могут оказать вам поддержку и обеспечить ценной информацией. И наконец, соберите личную бригаду поддержки перед операцией. Эмоциональная помощь друзей и членов семьи ускоряет восстановление.
В вашей памяти, наверное, сохранятся какие-то обрывки воспоминаний вашего пребывания в отделении интенсивной терапии, но для большинства пациентов время, проведенное там, как в тумане.
Если все пойдет по плану, то в течение двадцати четырех часов ваш врач скажет, что все в порядке, и вы покинете реанимацию. И вот вы уже не с трубкой или непрерывным мониторингом каждого органа, а с периферийным устройством для внутривенного вливания и кислородом, подаваемым через носовые канюли. На этаже постоянного сестринского ухода за вами будет присматривать одна медсестра (у которой имеется еще несколько других пациентов), один технический лаборант и команда врачей (которые делают обходы многих пациентов). Они помогут вам планомерно двигаться в направлении выписки из больницы через неделю.
Таков план. Но иногда что-то идет не так. Почти половине пациентов, перенесших операцию на сердце, встретятся ухабы на пути к выздоровлению. Наиболее распространенное явление – фибрилляция предсердий, временное нарушение сердечного ритма, что будет отражаться на вашем сердечном мониторе; это редко бывает серьезным и легко лечится.

