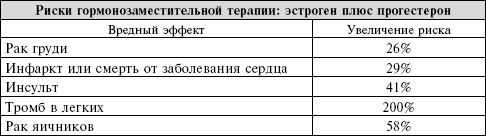
Авторы исследования предположили, что, если бы 10 тысяч человек принимали ГЗТ в течение одного года, то было бы 7 дополнительных событий ишемической болезни сердца, 8 дополнительных инсультов, 8 случаев тромбоза легких и 8 случаев злокачественного рака груди. В целом 1 из каждых 100 женщин будет иметь серьезные осложнения в течение пяти лет от начала ГЗТ.
Затем пришла очередь изучения терапии эстрогеном у женщин, которые ранее прошли гистерэктомию. Это исследование тоже было остановлено рано, потому что в данном случае основной проблемой был инсульт. У женщин, получающих ГЗТ, было 39 %-ное повышение риска инсульта, что составляло в год 12 дополнительных инсультов на 10 тысяч женщин.
Как и сочетание эстрогена и прогестерона, прием только одного эстрогена увеличивал риск тромбообразования в венах (33 %) и снижал риск переломов костей тазобедренного сустава (30 %). Не было никакого очевидного благоприятного воздействия этих гормонов на сердечные заболевания. Хотя интересно, что, судя по всему, небольшое снижение риска рака груди (23 %) замечено у женщин, получающих эстроген. Врачи по-прежнему спорят, было ли такое влияние на риск развития рака груди истинной пользой эстрогена или случайной находкой.
Эти два масштабных исследования ГЗТ вызвали шумиху в СМИ. К середине 2004 г. ответ казался ясным: ГЗТ не дает защиты для сердца у женщин в постменопаузе, тогда как лечение связано с рядом неблагоприятных последствий, включая инфаркт, инсульт, тромбообразование в легких и рак груди. Дополнительные исследования показали, что ГЗТ не корректирует другие проблемы, связанные с менопаузой, в том числе когнитивные и сексуальные расстройства, депрессию и бессонницу. С ГЗТ было покончено. Или нет?
Последующий анализ этих данных и соответствующие сообщения в СМИ создали огромную путаницу. Ученые предпринимали различные подходы, когда пересматривали тома данных, представленных Инициативой по охране здоровья женщин. Каждый отчет давал несколько иной ответ. Мы должны проанализировать все эти исследования, чтобы дать вам лучший совет о ГЗТ.
Наш вывод заключается в том, что ГЗТ не должна использоваться для защиты сердца. Но тщательный анализ показывает, что ГЗТ не представляет практически риска при краткосрочном (шесть месяцев) применении у женщин в течение первых десяти лет менопаузы. У этих женщин ГЗТ эффективна для избавления от приливов и ночной потливости. Напротив, у женщин старшего возраста и пребывающих в менопаузе более десяти лет ГЗТ рискованна: повышает вероятность инфаркта и смерти от сердечных заболеваний.
Эти различные эффекты ГЗТ в зависимости от времени, прошедшего с момента наступления менопаузы, назвали «гипотезой хронометража». Идея заключается в том, что ГЗТ оказывает нейтральный (или, возможно, даже слегка положительный) эффект на сердце у относительно молодых женщин, которые, как правило, вообще не имеют диагностированную ишемическую болезнь сердца. У женщин, которые прошли через менопаузу сравнительно недавно, положительное влияние ГЗТ на уровень холестерина крови и функции сосудов считается доминирующим. В отличие от этого при применении ГЗТ у пожилых женщин, которые уже имеют бляшки коронарных артерий, негативный эффект эстрогенов, в том числе усиление воспалительного процесса и повышенное кровесвертывание, приводит к сердечным приступам.
Хотя гипотеза хронометража спорная, мы считаем, что она имеет смысл. ГЗТ является лекарственной терапией. Как и любое лекарство, она не может быть полезна (или вредна) для всех. Характеристики пациентки, включая время, прошедшее после менопаузы, и состояние коронарных артерий, играют роль в принятии решения об использовании гормонозаместительной терапии для облегчения симптомов менопаузы. ГЗТ нельзя рекомендовать женщинам старше 60 лет или женщинам, имеющим в анамнезе инфаркт, инсульт, рак груди или тромбообразование в легких.
Сегодня ГЗТ может быть использована для облегчения симптомов менопаузы у женщин в возрасте от 50 до 59 лет, которые находятся в рамках десяти лет менопаузы. У этих женщин риск, связанный с ГЗТ, является низким, а польза с точки зрения качества жизни может быть существенной. Признавая это, 64 % врачей-женщин в постменопаузе (и 74 % жен врачей гинекологов-мужчин) пользуются ГЗТ. Заместительную гормональную терапию следует начинать в минимально возможной дозе, а пациентка должна отказаться от нее через шесть месяцев.
ПЕРОРАЛЬНЫЕ КОНТРАЦЕПТИВЫ: ОТЛИЧАЮТСЯ ОТ ГОРМОНОЗАМЕСТИТЕЛЬНОЙ ТЕРАПИИ
Споры о гормонозаместительной терапии женщин в постменопаузе создали ложное представление о зависимости сердечно-сосудистых заболеваний от приема пероральных контрацептивов. Более 10 миллионов американских женщин пользуются пероральными контрацептивами. Сегодня пероральные контрацептивы содержат очень низкие дозы гормонов – четвертую часть эстрогена и одну десятую прогестерона, присутствующих в оригинальных препаратах таблетки. Рискованно ли принимать современные пероральные контрацептивы для сердечно-сосудистой системы? Ответ: да, но риск очень мал.
Пероральные контрацептивы вызывают небольшое увеличение риска тромбообразования в венах ног и в легких. Повышение риска инсульта, связанного с применением современных пероральных контрацептивов, невелико. Пероральные контрацептивы также вызывают умеренное увеличение риска развития инфаркта. Но если женщина принимает пероральные контрацептивы и курит, риск инфаркта увеличивается двадцатикратно.
Беременность: опасна для сердца?
Давайте рассмотрим последствия для сердца беременности, другого однозначно женского события. Беременность влияет на все органы женщины, в том числе и на сердечно-сосудистую систему. Если вовремя не определить и не начать лечить, то некоторые из этих последствий могут поставить под угрозу будущее здоровье сердца.
Высокое кровяное давление является наиболее распространенным неблагоприятным сердечно-сосудистым следствием беременности. Во время беременности у 10 % женщин развивается артериальная гипертензия (артериальное давление более 140/90). Само по себе это условие легкоуправляемо. Более серьезное состояние, преэклампсия, наступает, когда у женщины развивается сочетание артериальной гипертензии и белка в моче на двадцатой или более неделе беременности. Преэклампсия поражает от 3 до 5 % беременных женщин и может быть смертельной, если ее не лечить.
Хорошо то, что и гипертензия, и преэклампсия исчезают после рождения ребенка. Однако они могут оставить неизгладимые следы. Гипертензия во время беременности (называемая «гестационной гипертензией») связана с небольшим увеличением сердечно-сосудистых заболеваний в будущем. Долгосрочный риск намного больше у преэклампсии. Особое беспокойство вызывают женщины с преэклампсией, у которых случаются преждевременные роды; у них риск смерти от последующих сердечно-сосудистых заболеваний в восемь раз больше.
Вы можете принять меры, чтобы не дать беременности создать проблемы для сердца. Все сводится к лечению обычных «подозреваемых» – тех факторов риска, которые мы продолжаем обсуждать. Ограничение набора веса до 10–15 килограммов снижает риск развития гипертензии. Если у женщины все-таки развивается гипертензия или преэклампсия во время беременности, она должна составить график полного обследования через шесть месяцев после родов, чтобы оценить вес, индекс массы тела, артериальное давление, уровень глюкозы и липидов в крови. У женщин с преэклампсией в анамнезе сердечно-сосудистые события обычно возникают приблизительно в тридцать восемь лет. Вывод таков: вмешаться как можно раньше. Не ждите менопаузы для вашей первой оценки факторов риска – сделайте это сразу после родов.

