Часто не учитываются и последствия неправильного применения СЛР. Это постреанимационные осложнения (то есть вызванные самой процедурой реанимации; Negovsky and Gurwitch, 1995), лишение пациента возможности достойной смерти и страдания родственников. Также возможен упадок духа сотрудников скорой и реанимационных бригад из-за постоянных неудач (Jevon, 1999).
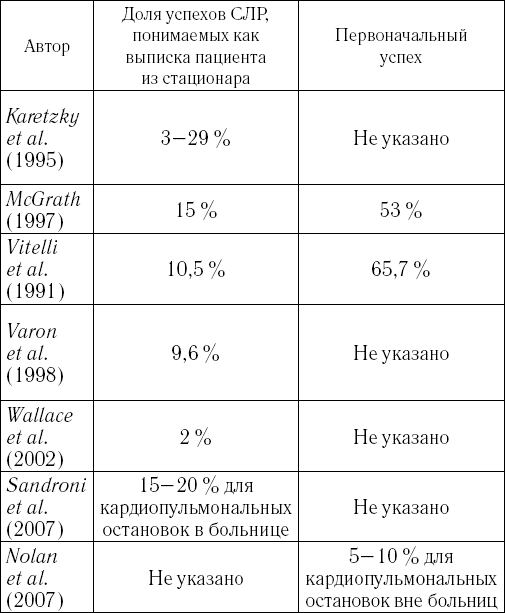
Таблица 1. Показатели эффективности СЛР
Факторы, влияющие на успешность СЛР
Часто СЛР оценивают с точки зрения первоначального успеха – возвращения самостоятельного сердцебиения и дыхания. Другой подход – считать успехом дожитие до выписки из больницы (см. таблицу 1). Шансы на успешную СЛР повышаются, если:
• реанимационная бригада быстро приехала;
• первичные реанимационные мероприятия начаты немедленно;
• в случаях фибрилляции желудочков или желудочковой тахикардии без пульса дефибрилляция проведена как можно скорее (Jevon, 2002).
Есть и другие благоприятные факторы, в том числе:
• неонкологический диагноз;
• рак без метастазов;
• пациент не прикован к дому из-за болезни;
• хорошая функция почек;
• нет известных инфекций;
• артериальное давление в пределах нормы;
• у пациента в целом крепкое здоровье (Newman, 2002).
Согласно Системе общепринятых стандартов (Gold Standards Framework, GSF), неблагоприятными факторами являются рак, недостаточность различных органов, общая дряхлость и деменция (NHS End of Life Programme, 2007).
Британская медицинская ассоциация (BMA et al., 2007) рекомендует не предпринимать СЛР, если до остановки сердца пациент выражал намерение отказаться от реанимации или если попытка реанимации, вероятнее всего, не удастся ввиду состояния здоровья пациента.
Решения о реанимации
Дискуссии о реанимации терминальных пациентов вызывают целый ряд вопросов.
• Реалистичны или нереалистичны общественные ожидания в том, что касается здравоохранения и медицинских технологий?
• Может ли быть так, что медики сосредоточены лишь на достижении немедленного положительного результата СЛР без учета ее долгосрочных последствий?
• Вызывает ли нецелесообразное проведение СЛР ложные надежды у пациентов, родственников и персонала (Jevon, 2009)?
На самом деле медики плохо осведомлены об СЛР и инструкциях по ее проведению (Bass, 2003), причем их знания в основном касаются подходов, принятых на местах, а не научных данных и общенациональных руководств.
Более того, часто медицинские работники не могут понять, что пациент умирает. А значит, им трудно принять верное решение по поводу реанимации в случае остановки сердца или дыхания. В Великобритании рекомендуется использовать Ливерпульский алгоритм помощи (Liverpool Care Pathway, LCP), который позволяет медикам точнее распознавать умирающих больных (Ellershaw and Ward, 2003). А на этом основании можно более продуктивно обсуждать вопрос о том, когда начинать СЛР.
Сокращение нецелесообразного использования СЛР
Количество ненужных попыток СЛР можно уменьшить за счет улучшения связи между всеми членами многопрофильной команды медиков. В Стратегии ухода за пожилыми и неизлечимо больными людьми (Department of Health, 2008) приведены рекомендации и результаты для паллиативной помощи, причем рассмотрены такие аспекты, как достоинство, надлежащий уход и комфорт пациента. А надлежащий уход должен включать и воздержание от нецелесообразной СЛР.
Закон о дееспособности (2005) позволяет пациентам заранее планировать свое лечение и делать выбор, касающийся последнего этапа жизни. Чтобы помочь пациентам в составлении таких планов, медики должны обсудить с ними соответствующие варианты.
Хорошо, если есть местная политика по использованию распоряжений DNAR, а в домашних условиях применяются документы Системы общепринятых стандартов (Gold Standards Framework, GSF). Эта система побуждает медицинских работников инициировать предварительные обсуждения с пациентами – например, чего больные хотели бы для себя в конце жизни и есть ли у них выбор.
Также эта система советует медицинским работникам задать себе вопрос: «Буду ли я удивлен(а), если этот человек умрет в течение ближайшего года/месяца/недели/дня?» Даны конкретные указания по кодировке ответов:
А: прогноз на годы
Б: прогноз на месяцы
В: прогноз на недели
Г: прогноз на дни.
В зависимости от кода приведены инструкции: что именно специалисты должны обсудить с пациентами и какой уход надо запланировать и обеспечить. Например, если пациенту осталось максимум несколько недель, у него в доме должны быть нужные лекарства, такие как анальгетики. Тогда, если они срочно потребуются, их наличие под рукой поможет избежать кризисных ситуаций. Кодировка регулярно пересматривается в зависимости от состояния пациента, чтобы учесть все изменения.
Большинство практикующих терапевтов в Англии сейчас использует Систему общепринятых стандартов в том или ином формате, но то, как именно она будет принята и адаптирована, зависит от врача.
Выбор и ложные представления о СЛР
В современном здравоохранении и социальном обеспечении (Department of Health 1998, 2001; Mental Capacity Act, 2005) все более важное место занимает возможность выбора для пациента. Но вследствие этого, возможно, пациентам порой будут предлагаться нереалистичные варианты выбора, не подкрепленные профессиональным экспертным мнением. А неправильный выбор может привести к негативному исходу для пациента.
По моему опыту, некоторые медсестры, врачи и пациенты разделяют ошибочное мнение, что у всех пациентов и опекунов должен быть выбор в отношении реанимации.
Многие медсестры видели, как врачи входят в палату умирающего пациента и спрашивают членов семьи или опекунов: «Если сердце и легкие вашего близкого человека перестанут работать, вы хотите, чтобы мы его реанимировали?» В некоторых ситуациях родственники твердо заявляют, что не хотят. Однако бывает, что смерть приближается намного быстрее, чем предполагалось, или членам семьи трудно осознать, что их родственник умирает. И тогда они могут решить, что ему нужна СЛР.
Медики оказываются перед этической дилеммой: семья хочет, чтобы все было сделано, но СЛР сама по себе в этой ситуации совершенно неуместна. И что им делать, если пациент умирает? Либо начать проведение СЛР, либо не сделать этого, зная о возможном риске подачи жалобы и даже судебного разбирательства.
Инструкции Британской медицинской ассоциации по СЛР (BMA et al., 2007) не помогают медикам в решении этой дилеммы. В них говорится, что, если пациент настаивает на СЛР, она должна быть проведена, даже если это сочтено бесполезным, но, когда происходит остановка сердца, ситуация должна быть пересмотрена. На деле это означает, что пациенту предлагают вмешательство, которое не будет проведено. Это не способствует доверительным отношениям между медицинским персоналом и пациентом (Bass, 2008).



